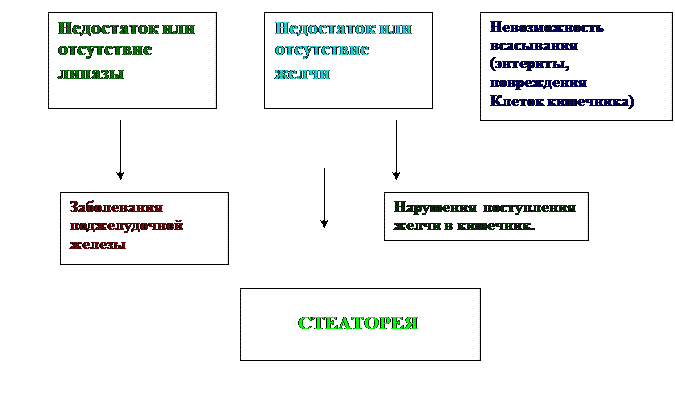
В клинике врач различает 4 вида стеатореи:
1 Алиментарная (пищевая – избыток липидов в пище)
2 Кишечная (нарушение переваривания и всасывания)
3 Панкреатическая (нарушения переваривания).
4 Врождённая.
Стеаторея – повышенное содержание липидов и ВЖК в кале.
Врождённое заболевание – МУКОВИСЦЕДОЗ - кистозное перерождение поджелудочной железы и клеток кишечника.
При стеаторее – кал - бело-серого цвета с крупными (если нет желчи) и мелкими (если нет липазы) включениями жировых капель.
Неправильное питание, излишнее потребление жиров (неправильное сочетание в пище насыщенных и ненасыщенных ЖК), недостаточная физическая активность => усиление процессов синтеза ТАГ, ЖК => накопление и отложение в подкожной жировой клетчатке сальнике => ожирение.
А) уменьшение продолжительности жизни
Б) увеличивается риск ССС, инсультов, сахарного диабета.
Причины ожирения:
2) эндокринное нарушение связанное с гепофункциями половых желез (ожирение у кастратов, климакс), гипофиза (гипофизарное ожирение)
3) чаще избыток жиров, углеводов в пище.
2.ЖИРОВАЯ ДЕГЕНЕРАЦИЯ ПЕЧЕНИ.
Нарушения соотношения синтеза ФЛ и ТАГ в печени => переполнение гепатоцитов ТАГ => жировая инфильтрация печени.
3.ГИПЕРЛИПОПРОТЕИНЕМИИ.
Существует 5 типов ГЛП (классификация по Фридрексону):
1-й тип – гиперхиломикронемия – увеличение в крови содержания хиломикронов.
2-й тип а – гипер- β –липопротеинемия – увеличение количества ЛПНП
б- гипер-пре- β –липопротеинемия –увеличение ЛПОНП
3-й тип – дис- β –липопротеинемия – изменение и увеличение ЛПНП
4-й тип - гипер-пре- β –липопротеинемия и гиперхиломикронемия – увеличение ХМ и ЛПНП.
Эта классификация смогла установить связь нарушений обмена липопротеинов с заболеваемостью атеросклерозом. Наиболее атерогенными являются 2-й и 3-й типы, так как приводят к накоплению в плазме крови холестериносодержащих ЛП. Остальные типы ГЛП сопровождаются другимирасстройствами обмена липидов, например накоплением ТАГ, что приводит к панкреатиту, ожирению.
Нарушение обмена холестерина => атеросклероз (заболевание всего организма с поражением артериальной сети + нарушение обмена всех веществ).
Причины:
- ожирение
- курение
- гиподинамия
- СД
=> на стенке артерии откладывается ХС, адгезируются и агрегируются tr, клеточные элементы крови => образуется бляшка - атерома; она затрудняет кровоток в сосудистом русле, нарушается питание тканей, недостаточное кровообращение => развитие инфарктов органов, ИБС, ИМ, инсульт => смерть.
 Гипохолестеринемия - содержание холестерина – бронхопневмония, tBS легких, подагра, острые гепатиты, инфекции + эндокринное нарушение (гипотиреоз, гипофункция поджелудочной железы) + наследственная недостаточность ЛПВП
Гипохолестеринемия - содержание холестерина – бронхопневмония, tBS легких, подагра, острые гепатиты, инфекции + эндокринное нарушение (гипотиреоз, гипофункция поджелудочной железы) + наследственная недостаточность ЛПВП
4.НАРУШЕНИЕ МЕТАБОЛИЗМА КЕТОНОВЫХ ТЕЛ.
Голодание, неправильное питание => увеличен синтез кетоновых тел в печени из ацетил-КоА => кетонемия, кетонурия => ацидоз.
Кетоновыми телами называют β – оксимасляную кислоту, ацетоуксусную кислоту и ацетон.
В организме кетоновые тела образуются как дополнительные энергетические субстраты для внепечёночных тканей при дефиците глюкозы в клетках, что наблюдается при общем или углеводном голодании, при сахарном диабете.
Местом синтеза кетоновых тел является только печень; другие ткани не обладают способностью их синтеза.
Субстратом для синтеза служит ацетилКоА, который в большом количестве образуется в печени в результате интенсивного b - окисления ВЖК, поступающих из жирового депо в результате липолиза.
Ацетоацетат и β – оксимасляная кислота поступают из печени в кровь, далее используются внепечёночными тканями (нервной,миокардом, скелетными мышцами и т.д.), в которых кетоновые тела снова превращаются в ацетил-КоА, который окисляется в ЦТК. Ткани печени не используют кетоновые тела, так как в гепатоцитах отсутствует фермент 3-кето-ацил-КоА-трансфераза.
В условиях дефицита глюкозы в клетках возможности повышения окисления ацетил-КоА в ЦТК ограничены невысокой концентрацией оксалоацетата. Поэтому количество производимых печенью кетоновых тел превышает возможность их окисления, кетоновые тела накапливаются в крови (кетонемия), выводятся из организма с мочой (кетонурия), а ацетон частично удаляется через лёгкие (запах ацетона).
Поскольку кетоновые тела являются кислотами, их накопление приводит к метаболическому ацидозу, который сначала компенсируется буферными системами, а затем при исчерпывании щелочных резервов крови переходит в некомпенсированную стадию, и сдвигу рН-крови. Клинически это проявляется тошнотой, рвотой, нарушением рефлексов, сознания, вплоть до гибели больного. Это состояние называется кетонемической комой.
Кетоновые тела в моче являются патологическими компонентами, свидетельствующими о глубоком нарушении метаболизма.
Обмен липидов тесно связан с превращениями других веществ. Нарушения синтеза белков, углеводов, их обмена влечет за собой нарушения липидного обмена.
5.. АВИТАМИНОЗЫ,
При отсутствии в пище полиненасыщенных эссенциальных жирных кислот (линолевой, линоленовой и арахидоновой), которых в сутки необходимо 5-10г, развиваются явления гипо- и авитаминоза: фолликулярный гиперкератоз (избыточное ороговение кожного эпителия вокруг волосяногофолликула). Сухость кожи и слизистых, шелушение, помутнение роговицы, бесплодие, увеличение ХС в плазме крови.
При Д3-авитаминозе (так как витамин Д3 образуется из холестерина при УФ-облучении) – развивается остеомаляция.
 2015-09-07
2015-09-07 3322
3322
