Фізична травма (trauma physicum) є досить частим ураженням СОПР Найпоширенішими серед уражень СОПР, які спричинені фізичними факторами, є термічні (вплив високих та низьких температур), ураження електричним струмом (опіки, гальваноз) та променеві ураження (при локальному впливі великих доз іонізуючого випромінювання).
Термічні ураження виникають унаслідок дії на CO високих (опіки) або низьких (обмороження) температур. Опіки CO можуть бути спричинені гарячою їжею, парою, гарячими предметами, вогнем, гарячим повітрям. Під дією гарячої води чи пари розвивається гострий катаральний стоматит, який супроводжується болем. CO стає різко гіперемійованою, відзначається мацерація епітелію. При сильному опіку епітелій злущується великими шарами або виникають пухирі, на місці яких утворюються поширені поверхневі виразки чи ерозії. Приєднання вторинної інфекції та дія місцевих подразнювальних чинників ускладнюють перебіг стоматиту і сповільнюють епітелізацію ділянок ураження.
Лікування. Ділянку опіку CO треба знеболити, застосувавши місцевоанестезуючі засоби. Після цього проводять антисептичне оброблення, призначають обволікаючі та протизапальні препарати у поєднанні з протимікробними засобами. У фазі дегідратації використовують кератопластичні засоби.
З впливом низьких і наднизьких температур на СОПР лікар зустрічається в основному при кріотерапії різних уражень CO та пародонта. При цьому в осередку кріовтручання одразу виникає різке локальне катаральне запалення, яке за 1—2 доби переходить у некроз (мал. 39). У післяопераційний період з перших
| Мал. 39 Виразка на червоній каймі нижньої губи, зумовлена дією термічного фактора (після кріотерапії) |
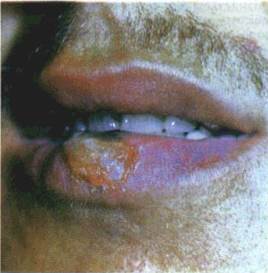
годин після кріодеструкцн призначають ротові ванночки чи полоскання антисептичними засобами, а з розвитком кріонекро-зу проводять лікування, як при виразково-некротичному стоматиті.
Електротравма CO часто буває пов'язана з електролікуванням (гальванізація, електрофорез) або розвитком гальванізму в ротовій порожнині.
Гальванічний опік утворюється на місці контакту активного електрода із CO в разі порушення методики проведення електрофорезу чи гальванізації. Осередок ураження нагадує форму електрода і має білувато-сіру болісну поверхню. Згодом на ній утворюється майже суцільна болісна ерозія, яка оточена реактивним запаленням прилеглих тканин і супроводжується болісною реакцією регіонарних лімфовузлів.
Гальванізм та гальваноз. Ці несприятливі явища спостерігаються в порожнині рота у зв'язку із наявністю у ній різнойменних металів.
Гальванізм — це виникнення реєстрованих електропотенціалів у порожнині рота за наявності металевих включень, без виражених суб'єктивних і об'єктивних ознак.
Гальваноз — патологічні зміни місцевого і загального характеру, що з'являються унаслідок електрохімічної взаємодії між металевими включеннями у порожнині рота.
Наявність різнорідних металевих включень сприяє виникненню електрохімічних реакцій, появі значних катодних і анодних ділянок та накопиченню електрорушійної сили на межі металу і ротової рідини, що забезпечує виникнення гальванічних пар. Катодні й анодні ділянки можуть мігрувати по поверхні
металевого зубного протезу, періодично накопичуючи заряд і розряджаючись Електрохімічні процеси посилюють корозію металів. Припої паяних конструкцій протезів мають значну пористість та темний колір поверхні за рахунок корозії і утворення оксидів металів, які постійно розчиняються у ротовій рідині.
Значний вміст іонів металів у ротовій рідині зумовлює їх накопичення в CO. м'яких тканинах порожнини рота, кістках щелеп та постійне надходження в травний канал, що веде до їх поширення, по всьому організму і виникнення сенсибілізації до металів
При гальванозі хворі скаржаться на металічний присмак у роті, спотворення смакових відчуттів, печіння чи пощипування, біль у язиці, щоках, сухість або гіперсалівацію, легку подразливість, біль голови, слабість. Ці ознаки більшою мірою виражені вранці, причому ступінь суб'єктивного відчуття може не залежати від різниці потенціалів, а визначатися загальним станом організму, його індивідуальною чутливістю до гальванічного струму.
Клінічні прояви гальванозу CO залежать від сили струму, часу його впливу та індивідуальної чутливості тканин. Гальванічні струми можуть викликати гіперкератоз або опіки окремих ділянок CO, які клінічно проявляються катаральним чи ерозивно-виразковим ураженням. Осередки ураження при гальванозі частіше з'являються на кінчику, бічних і нижній поверхнях язика, значно рідше — на щоках (по лінії змикання зубів), губах, піднебінні.
При катаральному ураженні виникають яскрава гіперемія, набряк та печіння. Вогнища запалення чітко відмежовані від незміненої поверхні CO.
Ерозивно-виразкова форма електрогальванічного стоматиту трапляється рідко, характеризується вогнищевим або дифузним запаленням CO з утворенням поодиноких чи множинних ерозій (інколи — виразок або пухирів), покритих білувато-сірим нальотом.
Діагностика. Для встановлення діагнозу «гальваноз» необхідна наявність принаймні 5 критеріїв: 1. Скарги хворого на ме-алічний присмак у роті. 2. Більша виразність суб'єктивних •имптомів уранці і збереження їх протягом дня. 3. Наявність у юрожнині рота 2 металевих включень і більше. 4. Визначення реєстрація) різниці потенціалів між металевими включеннями. ' Поліпшення самопочуття хворого після видалення протезів з юрожнини рота.
Лікування. Етіотропна терапія гальванозу CO зводиться до видалення з порожнини рота протезів та пломб із неоднорідних металів. Крім того, при ураженнях CO катарального характеру в ранніх стадіях застосовують інгібітори протеаз, протизапальні та антисептичні засоби. Осередок ураження обробляють 5% розчином унітіолу
Гальванічні опіки, які перебігають з ерозіями, виразками, пухирями і супроводжуються вираженою болісністю, обробляють антисептичними засобами у поєднанні з місцевоанестезуючими речовинами, 4—10% олійними розчинами анестетика, 10% спиртовим розчином прополісу з гліцерином (1:1), 20—40% розчином ДМСО. Знеболювальний протизапальний ефект дають настої подорожника, деревію, зеленого чаю, листків кропиви.
Для поліпшення епітелізації ділянок уражень застосовують солкосерил (мазь, желе), ербісол, вінілін, протиопікову рідину тощо.
Ураження слизової оболонки порожнини рота при променевій терапії новоутворень щелепно-лицевої ділянки. Під час проведення променевої терапії новоутворень щелепно-лицевої ділянки під вплив опромінювання потрапляють і неуражені ділянки CO. Реакції різних зон СОПР на опромінення не є тотожними. Притаманні їм певні клінічні особливості залежать від виду променевої терапії, одноразової і сумарної дози опромінення, радіочутливості тканин та стану порожнини рота до початку опромінювання.
Перші клінічні ознаки порушення стану CO з'являються на ділянках, що покриті незроговілим епітелієм: гіперемія, набряк, які збільшуються з підвищенням дози опромінювання. Надалі, внаслідок посиленого зроговіння CO, вона мутніє, втрачає блиск, ущільнюється, стає складчастою. При подальшому опромінюванні відбувається вогнищеве відторгнення зроговілого епітелію, а відтак з'являються ерозії, покриті клейким некротичним нальотом (вогнищевий плівчастий радіомукозит, мал. 40). Якщо некроз поширюється на прилеглі ділянки, то ерозії зливаються і виникає зливний плівчастий радіомукозит.
Особливо чутлива до опромінення CO м'якого піднебіння:
тут радіомукозит виникає відразу, без фази зроговіння. У ділянках CO, які в нормі вкриті зроговілим епітелієм, відзначаються лише осередкова десквамація епітелію або поодинокі ерозії.
Надалі розвиток процесу ускладнюється ураженням слинних залоз, епітелій яких дуже чутливий до опромінення. В перші З— 5 діб слиновиділення може бути посиленим, а потім швидко настає стійка гіпосалівація. Через 12—14 діб розвивається ксе-ростомія, яка супроводжується дисфагією та спотворенням і втратою смакового відчуття. Пізніше з'являються гіперемія кінчика та бічних поверхонь язика і атрофія його сосочків.
Променеві зміни у порожнині рота значною мірою оборотні. За 2—3 тиж після припинення опромінювання стан CO повертається до відносної норми. Однак при великій поглинутій дозі (5000—6000 рад) можуть виникнути необоротні зміни в слинних залозах і CO (гіперемія, атрофія, променеві виразки).
У профілактиці променевих реакцій важливе значення має санація порожнини рота. Її слід проводити у такій по-
| Мал. 40. Вогнищевий плівчастий радіомукозит |
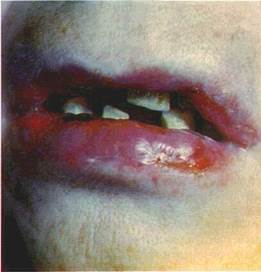
слідовності: 1) не пізніше ніж за 3—5 діб до іючаік\ променевої терапії видалення розхитаних і зруйнованих зубів з хронічними вогнищами в періодонті з наступним накладанням швів; 2) видалення над- і під'ясенного зубного каменю, кюретаж пародон-тальних кишень; 3) пломбування всіх каріозних порожнин цементом або пластмасою. При цьому необхідно зняти металеві протези та пломби з амальгами або виготовити на зубні ряди гумові чи пластмасові захисні капи зовтовшки 2—3 мм і накладати їх безпосередньо перед сеансом променевої терапії. Замість кап можна використовувати тампони, просочені вазеліновою олією чи новокаїном. Безпосередньо перед опромінюванням CO зрощують розчином адреналіну в ізотонічному розчині натрію хлориду (2:100) або адреналін вводять під шкіру, a CO обробляють преднізолоном.
При початкових проявах променевої реакції рекомендується обробляти CO і ясна 4—5 разів на добу слабкими розчинами антисептичних засобів (1% розчин перекису водню, фурацилін 1:5000, 2% розчин борної кислоти та ін.). У розпал променевої реакції для знеболювання застосовують 1% розчин новокаїну чи тримекаїну, 1% розчин дикаїну, 10% олійну емульсію анестезину; пародонтальні кишені промивають теплим розчином антисептичних засобів, проводять аплікації ферментів з антибіотиками, а потім CO обробляють 1% спиртовим розчином цитралю на персиковій олії, олією шипшини або обліпихи. У цей час протипоказані видалення зубів, зубного каменю і кюретаж пародонтальних кишень.
Терапія постпроменевих реакцій і ускладнень спрямована на підвищення опірності організму, зменшення проникності тка-
нин, а також усунення чинників, які негативно впливають на СОПР
Призначають рутин, нікотинову кислоту, ціанокобаламін, аєвіт. препарати кальцію, галаскорбін Відносна нормалізація СОПР настає за 2—3 міс.
 2015-09-06
2015-09-06 619
619








