Задача №1.
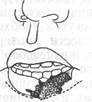
Больной Ш., 29 лет, поступил через 62 часа после травмы в клинику по поводу укушенной раны нижней губы слева со значительным дефектом тканей.
 Состояние больного удовлетворительное.
Состояние больного удовлетворительное.
При осмотре определялся сквозной дефект кожи, красной каймы, мышц и слизистой оболочки внутренней поверхности нижней губы слева размером 45x27 мм. Края раны на всем протяжении сближены отдельными шелковыми швами.
Правая половина нижней губы резко отечна, воспалительных явлений вокруг швов нет.
Угол рта слева сохранен вместе с участком красной каймы длиной 10мм. Тактильная чувствительность тканей вокруг ушитой раны несколько снижена. В левой подчелюстной области определялся увеличенный малоболезненный лимфатический узел.
Отмечалось резкое нарушение функции нижней губы: речь и прием пищи затруднены, выражено значительное слюнотечение. Окажите помощь.
Задача №2.
Больная С., 40 лет, поступила в клинику через 4 часа после травмы по поводу ушибленно-рваной раны правой скуловой области, оскольчатого перелома скуловой кости, сотрясения мозга I степени.
Больная получила удар деталью станка в правую половину лица. Была кратковременная потеря сознания.
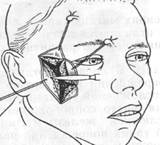 Состояние больной средней тяжести. При осмотре определяется значительный отек правой половины лица. В правой скуловой и щечной области располагается ушибленно-рваная рана размером 15X3 см с неровными подвернутыми краями. Дном раны являлись поврежденные мягкие ткани, и осколки скуловой кости.
Состояние больной средней тяжести. При осмотре определяется значительный отек правой половины лица. В правой скуловой и щечной области располагается ушибленно-рваная рана размером 15X3 см с неровными подвернутыми краями. Дном раны являлись поврежденные мягкие ткани, и осколки скуловой кости.
Чувствительность кожи в области правой щеки, носа и верхней губы сохранена. Открывание рта ограничено до 1см между центральными резцами. Окажите помощь.
Задача №3.
Больной М., 21 года, поступил в клинику через 10 часов после травмы по поводу дефекта кончика крыльев и перегородки носа после укуса.
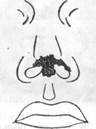 Общее состояние больного удовлетворительное. В области хрящевого отдела носа имеется рана размером 25X15 мм. Медиальная часть правого крыла носа представляет собой раневую поверхность без повреждения хряща и внутренней выстилки. В области левого крыла носа по свободному краю его до середины рана в виде узкой полоски. В месте перехода латеральной ножки крыльных хрящей в медиальную ножку, хрящ оголен, разорван вместе с внутренней выстилкой без дефекта тканей. Рана с кончика носа переходит на верхнюю часть перегородки носа с дефектом кожи.
Общее состояние больного удовлетворительное. В области хрящевого отдела носа имеется рана размером 25X15 мм. Медиальная часть правого крыла носа представляет собой раневую поверхность без повреждения хряща и внутренней выстилки. В области левого крыла носа по свободному краю его до середины рана в виде узкой полоски. В месте перехода латеральной ножки крыльных хрящей в медиальную ножку, хрящ оголен, разорван вместе с внутренней выстилкой без дефекта тканей. Рана с кончика носа переходит на верхнюю часть перегородки носа с дефектом кожи.
Края раны неровные, умеренно отечные, на коже спинки носа и лба имеются ссадины. Окажите помощь.
Задача №4.
Больной Г., 27 лет, поступил в клинику через 41 час после травмы по поводу дефекта кончика, левого крыла и перегородки носа, дефекта кожи красной каймы верхней губы после укуса.
 Общее состояние больного удовлетворительное.
Общее состояние больного удовлетворительное.
При осмотре отмечается обширный дефект концевого отдела носа размером 35X23 мм. Отмечается сквозной дефект левого крыла носа шириной в 5мм. Основание крыла носа сохранено. Дефект кожи занимает всю среднюю и медиальную часть крыла и переходит на спинку носа. Кожа кончика носа почти полностью сохранена и выступает в рану в виде широкой полосы. Имеется дефект кожи перегородки носа справа. Края раны неровные, умеренно отечные, покрыты фибринозным налетом. Рана почти не кровоточит. Воспалительные явления в окружающих тканях выражены умеренно. Окажите помощь.
Задача №5.
Больной П., 36 лет. Поступил в клинику через 48 часов после травмы по поводу дефекта верхней губы слева после укуса.
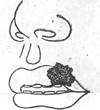
Общее состояние удовлетворительное. При внешнем осмотре отмечается дефект красной каймы и кожи слева размером 25X20 мм с неровными краями. Примерно половина ширины дефекта приходится на дефект кожи верхней губы. Угол рта сохранен. Рана покрыта толстым слоем фибринозного налета, Такой же налет покрывает слизистую оболочку внутренней поверхности губы. Отечность губы и воспалительные явления выражены умеренно. Окажите помощь.
Задача №6.
Больной К., 20 лет, поступил в клинику через 16 часов после травмы по поводу дефекта мочки левой ушной раковины после укуса.
Общее состояние удовлетворительное.
При внешнем осмотре мочка левой ушной раковины целиком отсутствует.
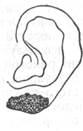 Рана размером 2,2X5 мм, с неровными, скошенными краями и выступающей полоской поврежденного хряща. Между завитком и противозавитком сквозная рана длиной 20мм с подвернутыми внутрь краями. Края раны слабо отечны, воспалительные явления почти не выражены. Дно и края раны покрыты тонкой пленкой фибринозного налета.
Рана размером 2,2X5 мм, с неровными, скошенными краями и выступающей полоской поврежденного хряща. Между завитком и противозавитком сквозная рана длиной 20мм с подвернутыми внутрь краями. Края раны слабо отечны, воспалительные явления почти не выражены. Дно и края раны покрыты тонкой пленкой фибринозного налета.
Окажите помощь.
Задача №7.
Больной Л., 62 лет, поступил в клинику через 2 часа после травмы по поводу дефекта кончика носа после ушиба.
Общее состояние больного удовлетворительное.
При осмотре на кончике носа отмечается дефект кожи размером 15X15 мм с неровными краями и грязным дном. Эпидермис в окружности раны и на спинке носа поврежден, отечность окружающих тканей выражена незначительно. Множественные ссадины носа и лба.
Окажите помощь.
Задача №8.
Больной С., 25 лет, поступил в клинику через 6 часов после травмы по поводу дефекта правого крыла носа после укуса.
Общее состояние больного при поступлении удовлетворительное.
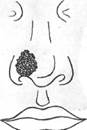 При внешнем осмотре в области правого крыла носа имеется рана размером 20X20 мм с неровными ушибленными краями. Дном раны является поврежденная внутренняя эпителиальная выстилка крыла носа. Имеется отечность окружающих тканей, небольшое, умеренное кровотечение. На коже лица множество мелких кожных ссадин. От пластики носа лоскутом со щеки больной отказался. Окажите помощь.
При внешнем осмотре в области правого крыла носа имеется рана размером 20X20 мм с неровными ушибленными краями. Дном раны является поврежденная внутренняя эпителиальная выстилка крыла носа. Имеется отечность окружающих тканей, небольшое, умеренное кровотечение. На коже лица множество мелких кожных ссадин. От пластики носа лоскутом со щеки больной отказался. Окажите помощь.
Задача №9.
Больной В., 26 лет. Поступил в клинику через 45 часов после травмы по поводу дефекта верхней губы справа после укуса.
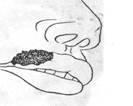
Общее состояние удовлетворительное. При внешнем осмотре отмечается дефект красной каймы и кожи слева размером 26X19 мм с неровными краями. Примерно половина ширины дефекта приходится на дефект кожи верхней губы. Угол рта сохранен. Рана покрыта толстым слоем фибринозного налета, Такой же налет покрывает слизистую оболочку внутренней поверхности губы. Отечность губы и воспалительные явления выражены умеренно. Окажите помощь.
Задача №10.
Больной Ф., 46 лет. Поступил в клинику через 49 часов после травмы по поводу дефекта верхней губы слева после укуса.
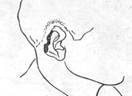 Общее состояние удовлетворительное. При внешнем осмотре отмечается дефект ушной раковины и кожи справа размером 28X20 мм с неровными краями. Рана покрыта толстым слоем фибринозного налета. Окажите помощь.
Общее состояние удовлетворительное. При внешнем осмотре отмечается дефект ушной раковины и кожи справа размером 28X20 мм с неровными краями. Рана покрыта толстым слоем фибринозного налета. Окажите помощь.
Глава №21. Ответы.
К главе №1.
1. Ответ: Стоматолог ответил правильно.
2. Ответ: - канцелярский стол для ведения документации;
- раковины для мытья рук и инструментов;
3. Ответ: Да.
4. Ответ: 1. Тщательно вымой руки
2. Проверь надпись на флаконе, ампуле.
3. Проверь срок годности лекарственного препарата
4. Покажи врачу лекарственный препарат (анестетик), который собираетесь вводить
5. Надень стерильные перчатки
6. Используй одноразовые или стерильные карпульные шприцы
7. Перед вправлением ампулы с анестетиком или набором лекарственного вещества протри спиртом место вкола одноразовой иглы в крышке флакона или карпулы.
8. При подаче врачу шприца, называй наименование лекарственного вещества
9. После проведения инъекции не оставляй пациента без наблюдения.
10. Имей в кабинете противошоковую аптечку
5. Ответ: Аптечка первой помощи для медицинского персонала (ВИЧ- аптечка)
1.70% спирт
2. 5% спиртовой раствор йода
3. навески перманганата калия - по 50 мг
4. 1% раствор борной кислоты
5. дистиллированная вода -400мл
6.1% раствор протаргола
7. бактерицидный пластырь
9. глазные пипети-2шт
10. стерильные ватные шарики, предметы общемедицинского назначения (бинты, термометры, жгут, нашатырный спирт).
Аптечка хранится в легкодоступном месте, в биксе или металлическом ящике. Контроль над правильностью хранения возлагается на заведующих отделениями или на назначенных и ими лиц.
6. Ответ: При возникновении аварийных ситуаций, связанных с попаданием инфицированной крови или других биологических жидкостей от ВИЧ - инфицированных пациентов на поврежденные кожные покровы (порезы, уколы) или слизистые оболочки ротоглотки, носа, глаз рекомендуется для снижения вероятности заражения:
• обработать кожу 70 % раствором спирта, при этом нельзя тереть;
• обработать слизистые оболочки ротоглотки и носа 0,05 % раствором перманганата калия, рот и горло прополоскать 70 % спиртом или 0,05 % раствором перманганата калия;
• применять для обработки слизистой оболочки глаз раствор перманганата калия 1:10000, который готовят ех tempore, для чего необходимо иметь навеску препарата по 50 мг, которая растворяется в 10 мл дистиллированной воды. При уколе, порезе моют руки в перчатках проточной водой с мылом, после снятия перчаток выдавливают из ранки кровь, моют руки с мылом и обрабатывают ранку 5 % раствором йода, тереть нельзя.
Не позже 24 ч после аварии следует начать экстренную профилактику тимозидом (азидотимидином) по 800 мг/сутки в течение 30 дней. Об аварии незамедлительно сообщают администрации, привлекают инфекциониста для консультации; проводят конфиденциальное лабораторное обследование пострадавшего через 3, 6 и 12 мес.
7. Ответ: Помещения предварительно промывают мыльно - содовым раствором для удаления механических и других загрязнений с целью более эффективного воздействия на обрабатываемую поверхность дезинфицирующих препаратов. К ним относится комплекс, состоящий из 60% перекиси водорода с 0,5% моющим средством, 3% раствор хлорамина или другие дезинфицирующие средства, разрешенные к применению.
Сдвинуть все приборы, столы, стулья в середину комнаты или вынести. Начать обеззараживание с потолка, стен, окон, пола.
Оставляется помещение на 1 час (комната закрывается). Через 1 час моется по типу 2 ведер разовой ветошью.
В процед-урных - мыльно-содовой водой. В операционных, ЦСО, перевязочных комплексным раствором, затем все смывается чистой водой, кварцуется 2 часа, проветривается.
Персонал для проведения уборки надевает чистый халат, обувь, маски, при необходимости, респиратор, защитные очки, клеенчатый фартук, резиновые перчатки. Необходимо фиксировать дни генеральной уборки в журнале. Проводят генеральную уборку раз в неделю.
8. Ответ: Согласно приказу существуют требования по учету часов нагорания кварцевой лампы. В соответствии с лимитом часов нагорания кварцевых ламп равным 2000 часов, лампы с большим количеством часов нагорания не обладают бактерицидными свойствами и подвергаются списанию. Использование кварцевых ламп с превышением лимита часов нагорания, ЗАПРЕЩЕНО!
9. Ответ: Для контроля остатков следов крови проводится амидопириновая проба. Для ее проведения берется в равных количествах (по 2-3 мл) растворов 30% уксусной кислоты, 3% перекиси водорода и 5% спиртового раствора амидопирина. В случае появления фиолетовой окраски, указывающей на присутствие остатков крови на инструментах, необходимо провести предстерилизационную очистку всей партии инструментов.
Фенолфталеиновая проба проводится для контроля над остатками моющих средств на инструментах. В случаях появления розовой окраски, провести более тщательное ополаскивание инструментов.
10. Ответ: Критерии необходимости использования лабораторных животных для учебных и научных целей:
• обучение технике неотложных оперативных вмешательств, овладение навыками и умениями, необходимыми для последующей работы в клинике, приобретение которых не может быть обеспечено другими способами;
• обучение технике интубации, управляемого дыхания и наркоза, осуществимое только на живом объекте;
• обучение способам остановки кровотечения, разъединению и соединению живых тканей, обладающих естественной сократимостью, эластичностью, смещаемостью (подвижностью) и регенераторной способностью, что не может быть воспроизведено другими способами или на иных объектах;
• обучение хирургическим операциям и инвазивным манипуляциям в условиях, максимально приближенных к реальности при одновременном исключении фактора риска для жизни и здоровья человека при отсутствии адекватных замещающих способов;
• выполнение фундаментальных научных исследований, требующих экспериментального подтверждения, проведение экспериментального этапа доклинических испытаний, направленных на получение результатов, не достижимых другими средствами (разработка новых или улучшение существующих способов лечения, разработка технологии или получение знаний для разработки нового эффективного способа лечения, диагностики или выяснения этиопатогенеза заболевания и т.п.).
К главе №2.
1. Ответ: Семиотика – учение о симптомах болезни и их диагностическом значении.
2. Ответ: Абсолютно специфические симптомы, т.е. такие, которые характеризуют определенную конкретную болезнь и не встречаются ни при какой другой, называют патогномоничными симптомами.
3. Ответ: Анамнез.
4. Ответ: осмотр, пальпация, перкуссия, аускультация.
5. Ответ: Стоматологическое зеркало, стоматологические зонды – прямой и изогнутый. Последовательность сохранена.
6. Ответ: Производят носоротовую пробу, которая заключается в том, что больной, зажав пальцами нос, пытается выдуть через него воздух. Если имеется перфорация, то воздух через перфорационное отверстие пойдет в полость рта.
7. Ответ: При отсутствии воспаления в наружные слуховые проходы входят концы мизинцев и при открывании и закрывании рта, при боковых движениях нижней челюсти устанавливают степень подвижности суставных головок, появление при этом болезненности, хруста или щелканья в суставе.
8. Ответ: Для осмотра устьев выводных протоков околоушных слюнных желез, которые находятся на слизистой оболочке щеки по линии смыкания зубов на уровне первого верхнего моляра, стоматологическим зеркалом или тупым крючком оттягивают вперед и несколько кнаружи угол рта. Слегка массируя околоушную слюнную железу, наблюдают за выделением слюны из устья протока, определяя при этом характер слюны (прозрачная, мутная, гнойная) и хотя бы приблизительно ее количество.
9. Ответ: Э лектроодонтодиагностику – метод исследования реакции нервных элементов пульпы зуба на раздражение их электрическим током. Реакция на ток от 60 до 90 мкА следует предполагать патологический процесс в корневой пульпе.
10. Ответ: Провести искусственное контрастирование, в точности фистулографию.
К главе №3.
1. Ответ: Никто. Установил обезболивающее действие кокаина В.К. Анреп (1880г.).
2. Ответ: 1. Инфильтрационной анестезией можно пользоваться независимо от иннервации оперируемой области.
2. При инфильтрационной анестезии обезболивающий эффект наступает значительно быстрее, чем при проводниковой.
3. При инфильтрационной анестезии обычно пользуются более слабыми растворами обезболивающего вещества.
4. При операциях на мягких тканях лица, как и в других областях, под инфильтрационной анестезией обезболивающий раствор частично удаляется в процессе рассечения тканей при оперативном вмешательстве.
3. Ответ: 1. При проводниковой анестезии чаще всего ограничиваются одним уколом.
2. В результате проводниковой анестезии хирургические вмешательства на челюстях обезболиваются более полно.
3. При проводниковой анестезии можно удалить безболезненно сразу несколько зубов (или корней).
4. Особенно показана проводниковая анестезия при гнойно-воспалительных процессах на челюстях.
5. При проводниковой анестезии на нижней челюсти значительно лучше достигается обезболивание для удаления трех нижних моляров и их корней.
6. Можно ограничиться меньшим количеством обезболивающего вещества и адреналина.
7. Действие проводниковой анестезии более продолжительно.
8. Проводниковая анестезия показана при операциях на челюстях.
9. Проводниковая анестезия весьма эффективна для обезболивания пульпы и твердых тканей зуба.
10. При инфильтрационной анестезии обезболивающая жидкость изменяет взаимоположение тканей и деформирует их, при проводниковой анестезии анатомические отношения в операционном поле остаются неизмененными.
11. Проводниковую анестезию можно применять и для удаления зубов при реплантациях.
12. Проводниковая анестезия оказывает неоценимые услуги при удалении больного зуба при тризме, связанном с острым остеомиелитом челюсти, когда местная инфильтрационная анестезия не может быть применена.
13. Проводниковая анестезия в пожилом и старческом возрасте является методом выбора не только при операциях на нижней челюсти, но и на верхней.
14. При проводниковой анестезии, даже внутриротовой, иглу вкалывают в более рыхлую ткань, чем при инфильтрационной анестезии в области десны.
15. После проводниковой анестезии удобнее оперировать в полости рта, так как ротовые рефлексы значительно ослабевают, и больные ведут себя спокойнее.
16. После проводниковой анестезии слюноотделение уменьшается.
17. Важным достоинством проводниковой анестезии является проводниковое обескровливание.
18. Проводниковая анестезия весьма успешно применяется при челюстно-лицевых ранениях.
4. Ответ: Провести седативное воздействие. Например: феназепам – 0,0005- 0,001г; диазепам – 0,005- 0,01г; элениум – 0,01г.
5. Ответ: Проводим туберальную анестезию.При полузакрытом рте больного щеку отодвигают ротовым зеркалом. Затем нащупывают скуло-альвеолярный гребень, crista zygomaticoalveolaris, и позади него, над вторым моляром (ближе к третьему), немного ниже переходной складки (место перехода
 слизистой оболочки десны в слизистую оболочку щеки), вкалывают иглу диаметром в 0,75—0,8 мм и длиною 4—5 см. При этом направляют шприц, насколько позволяет щека поперечно к кости, поворачивая его так, чтобы игла шла по направлению вверх, назад и внутрь, все время вплотную у кости. Таким образом, держась у кости, продвигают иглу на 2см от места укола и там вводят 1,5—2 мл обезболивающего раствора, после чего 10—12 минут ждут наступления полной анестезии.
слизистой оболочки десны в слизистую оболочку щеки), вкалывают иглу диаметром в 0,75—0,8 мм и длиною 4—5 см. При этом направляют шприц, насколько позволяет щека поперечно к кости, поворачивая его так, чтобы игла шла по направлению вверх, назад и внутрь, все время вплотную у кости. Таким образом, держась у кости, продвигают иглу на 2см от места укола и там вводят 1,5—2 мл обезболивающего раствора, после чего 10—12 минут ждут наступления полной анестезии.
Известно, что в области верхнего первого моляра вестибулярная стенка альвеолярного отростка сильно утолщена за счет скуло-альвеолярного гребня, вследствие чего здесь трудно получить полное обезболивание с помощью инфильтрационной анестезии.
При более развитом альвеолярном отростке и значительной толщине его костных стенок инфильтрационная анестезия не дает должного обезболивающего эффекта.
Следует указать, что в области моляров, особенно первого и второго, почти полностью отсутствуют костные канальцы, которыми богато снабжена верхняя челюсть в других своих участках. Этим и объясняется недостаточный обезболивающий эффект, получаемый от инфильтрационной анестезии в этой области.
6. Ответ: Проводим внеротовую туберальную анестезию, чтобы воспалительный процесс не продвигать глубже. При проведении внеротовой бугорной проводниковой анестезии с правой стороны поворачиваем голову больного влево, а при оперировании с левой стороны — вправо. Операционное поле, как с правой, так и с левой стороны ощупываем левой рукой, а проводим инъекцию всегда правой рукой.
При инъекции с правой стороны кладем указательный и большой пальцы левой руки сверху вниз на ткани, покрывающие скуло-альвеолярный гребень так, что указательный палец прощупывает переднюю, поверхность названного гребня, а большой угол, образуемый нижним краем скуловой кости и скуло-альвеолярным гребнем, и заднюю поверхность гребня.
Этими же пальцами стараемся оттягивать вниз мягкие ткани и фиксировать их (особенно большим пальцем) насколько возможно к поверхности верхней челюсти, позади скуло-альвеолярного гребня. Иглу берем крепкую, диаметром в 0,75мм и длиной 4—5 см. Укол делаем у названного угла сразу до кости (задняя поверхность гребня). Выпускаем тут же немного обезболивающего раствора и отсюда направляем иглу в глубь тканей не слишком косо вверх, внутрь и назад на 2—2,5 см.
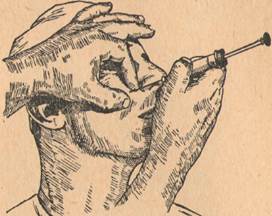
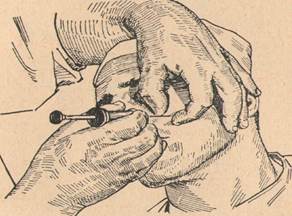
При инъекции с левой стороны кладем большой палец на переднюю поверхность скуло-альвеолярного гребня и указательный — на «скуло-альвеолярный» угол и заднюю поверхность гребня. Этими пальцами мягкие ткани щеки оттягиваем вниз и придавливаем на этот раз (главным образом, указательным пальцем) к поверхности челюсти позади гребня. Дальше все идет так же, как и при анестезии с правой стороны.
7. Ответ: Проводим внуриротовую инфраорбитальную анестезию.

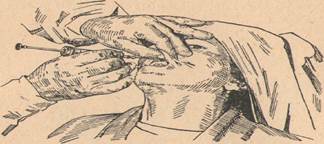
1) место укола должно быть между верхними центральным и боковым резцами соответствующей стороны;
2) губу нужно поднять побольше;
3) укол нужно делать повыше — у свода преддверия, fornix vestibuli, и не слишком близко к альвеолярному отростку, а подальше от него — в мягких частях губы (около одного сантиметра от передней поверхности альвеолярного отростка). Этим достигается то, что игла, направленная к подглазничному отверстию, пойдет умеренно круто вверх и назад и в то же время наружу. При таком направлении иглы сравнительно легко удается войти в канал на 8—10 мм.
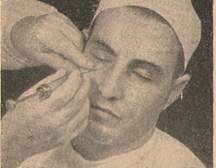
8. Ответ: Проводим внеротовую инфраорбитальную анестезию. Операционное поле ощупываем и фиксируем левой рукой при инъекции как с правой, так и с левой стороны и инъецируем всегда правой рукой.
При инъекции с правой стороны кладем указательный палец на нижнеглазничный край (на его латеральную часть) так, чтобы кончик пальца приходился на середину названного края и чтобы лучевой край пальца отмечал местонахождение подглазничного отверстия. Большой палец кладем на щеку больного так, чтобы он одновременно и натягивал мягкие ткани, что облегчает их прокалывание, и фиксировал место укола, которое должно находиться немного медиальнее и ниже подглазничного отверстия.
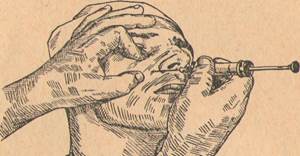
Так как подглазничное отверстие открыто вперед, вниз и внутрь и подглазничный канал имеет такое же направление, мы должны дать игле направление спереди назад, снизу вверх и изнутри наружу.
Иглу вкалываем сразу до кости.
Часто при этом месте укола и таком направлении иглы мы сразу попадаем в подглазничный канал. Это узнается по тому, что беспрепятственно можно провести иглу вглубь на 8—10 мм.
Если игла попадает не в отверстие, а на кость, мы тут же выпускаем немного обезболивающего раствора, так как по увлажненному и обезболенному костному участку легче скользить и попасть в отверстие.
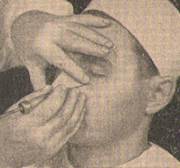
При инъекции с левой стороны кладем указательный палец левой руки также на нижнеглазничный край, но здесь — на медиальную его половину. Большой палец кладем на боковую стенку крыла носа.
Конец указательного пальца и здесь фиксирует местонахождение подглазничного отверстия, а конец большого место укола.
Дальше поступаем так же, как и при инъекции с правой стороны.
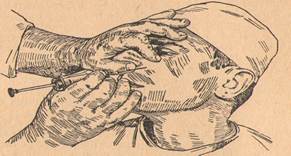
9. Ответ: Определяют и фиксируют место укола указательным пальцем левой руки, накладываемым на нижний край глазницы.
При инъекции справа палец кладется на латеральную часть нижнеглазничного края, и конец пальца доводится до середины края, а при операции слева — на медиальную часть нижнеглазничного края с доведением конца пальца также до середины этого края. Инъекцию и справа и слева производят правой рукой.
1. нижнеглазничная щель; 2. верхнеглазничная щель; 3. зрительное отверстие;
4. подглазничное отверстие; 5. подглазничный край; 6. подглазничная бороздка.
Сначала прокалывают кожу до кости над выявленным с помощью указанного пальца участком глазничного края посередине последнего с передней его стороны.
Выпускают немного обезболивающего раствора и переходят иглой с передней поверхности края на верхнюю поверхность.
Поднимают шприц слегка вверх и непрерывно выпуская понемногу обезболивающий раствор, продвигают иглу спереди назад в тесном контакте с нижней стенкой глазницы на 1см, где и выпускают последние 1—1,5 мл раствора.
10. Ответ: Проводим небную проводниковую анестезию.
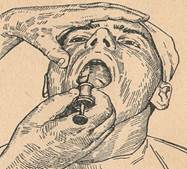 Больной с приподнятой головой, широко открывает рот. Тем или другим способом, определяют место большого небного отверстия и приблизительно на 10мм впереди него делают укол. Необходимость делать укол на расстоянии 10мм кпереди от большого небного отверстия обусловлена тем, что на небе, невозможно вколоть иглу вертикально (мешает нижняя челюсть), а нужно направлять иглу косо спереди и снизу назад и вверх. Лишь при уколе на указанном расстоянии можно легко достигнуть цели. Надо отметить, что пользование таким местом укола весьма удобно, так как именно там, на 10мм впереди от большого небного отверстия, находится довольно хорошо заметная втянутость, которой можно пользоваться для определения места укола при данной анестезии.
Больной с приподнятой головой, широко открывает рот. Тем или другим способом, определяют место большого небного отверстия и приблизительно на 10мм впереди него делают укол. Необходимость делать укол на расстоянии 10мм кпереди от большого небного отверстия обусловлена тем, что на небе, невозможно вколоть иглу вертикально (мешает нижняя челюсть), а нужно направлять иглу косо спереди и снизу назад и вверх. Лишь при уколе на указанном расстоянии можно легко достигнуть цели. Надо отметить, что пользование таким местом укола весьма удобно, так как именно там, на 10мм впереди от большого небного отверстия, находится довольно хорошо заметная втянутость, которой можно пользоваться для определения места укола при данной анестезии.
Таким образом, при наличии зубов мы делаем укол медиально от середины альвеолы верхнего второго моляра, когда уже есть верхний третий моляр, и медиально от альвеолы верхнего первого моляра при отсутствии зуба мудрости (расстояние от середины альвеолы одного моляра до середины альвеолы другого моляра равно приблизительно 10мм). При отсутствии же верхних моляров делаем укол на 15мм впереди заднего края твердого неба, так как большое небное отверстие, как мы уже знаем, находится на 5мм впереди заднего края твердого неба, а нам нужно вколоть иглу на 10мм впереди этого отверстия.
11. Ответ: Ввиду того, что нижняя челюсть, при резцовой проводниковой анестезии, мешает направить иглу перпендикулярно к небу, мы и при этой инъекции вынуждены придать игле косое направление спереди и снизу, назад и вверх.
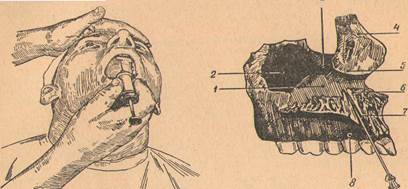 Местом укола, таким образом, должен служить пункт, лежащий впереди резцового отверстия (или, вернее, проекции резцового отверстия на слизистую оболочку неба) приблизительно на 3—5 мм. Это место укола особенно удобно тем, что приблизительно тут, впереди резцового отверстия, находится постоянное возвышение, указывающее место укола. Этим возвышением является резцовый сосочек, papilla incisiva, находящийся позади промежутка между верхними центральными резцами. К сожалению, уколы в резцовый сосочек очень болезненны, так как он весьма богат нервными окончаниями.
Местом укола, таким образом, должен служить пункт, лежащий впереди резцового отверстия (или, вернее, проекции резцового отверстия на слизистую оболочку неба) приблизительно на 3—5 мм. Это место укола особенно удобно тем, что приблизительно тут, впереди резцового отверстия, находится постоянное возвышение, указывающее место укола. Этим возвышением является резцовый сосочек, papilla incisiva, находящийся позади промежутка между верхними центральными резцами. К сожалению, уколы в резцовый сосочек очень болезненны, так как он весьма богат нервными окончаниями.
Для борьбы с сильной чувствительностью резцового сосочка рекомендуется смазать его несколько раз 3% — дикаина. Иногда мы делаем укол чуть впереди или чуть сбоку от резцового сосочка. Ясно, что при уколе вне резцового сосочка необходимо это отклонение исправить некоторым изменением направления иглы, т. е. при уколе впереди резцового сосочка игла должна пойти более горизонтально; при уколе же чуть латеральнее, вправо или влево от резцового сосочка, мы должны придать игле, кроме направления спереди и снизу назад и вверх, также незначительное отклонение в противоположную месту укола сторону.
Важно помнить и при этой обезболивающей инъекции, что выпускать раствор следует, лишь ощутив концом иглы кость. Раствор следует выпускать в количестве не больше 2мл.
При продвижении иглы в резцовый канал на 8—10 мм наступает анестезия не только небной слизистой оболочки в пределах четырех верхних резцов, но в значительной степени и самих названных зубов, вследствие того, что носо-небный нерв перед выходом из резцового отверстия отдает нервные веточки к этим зубам. Но входить в резцовый канал рекомендуется осторожно и не глубже чем на 10мм; при несоблюдении этой предосторожности можно проникнуть иглой в носовую полость.
12. Ответ: Внутриротовая нижнечелюстная (мандибулярная) проводниковая анестезия.
Место укола находится в точке пересечения горизонтальной линии с вертикальной линией. Горизонтальная линия проходит на уровне около 1см выше жевательной поверхности нижних моляров. Проходя по жевательной поверхности нижних моляров, как мы уже указывали, она является верхней границей воронки нижнечелюстного отверстия.
В области переднего края ветви нижней челюсти различают два позадимолярных треугольника — большой и малый. Большой треугольник находится выше и латерально, а малый — ниже и медиально. Большой позадимолярный треугольник образуется наружным ребром в виде наружной косой линии, linea obliqua externa, переходящей в венечный отросток, и внутренним ребром в виде внутренней косой линии, linea obliqua interna, s. linea mylohyoidea, называемой, также височным гребнем нижней челюсти, crista temporalis mandibulae. Между указанными ребрами находится ямка, называемая fossa retromolaris.
Височный гребень нижней челюсти (внутреннее ребро большого треугольника) в нижней своей части позади последнего нижнего моляра делится на расходящиеся в медиальную и латеральную стороны две ножки — crus mediale et laterale. Малый треугольник представляет собой небольшую треугольную шероховатую костную площадку, находящуюся между указанными ножками височного гребня, которую также называют trigonum retromolare.
Таким образом, под trigonum retromolare подразумевают костную площадку, находящуюся между linea obliqua externa и linea obliqua interna (crista temporalis mandibulae).
Вколов иглу вплотную у внутреннего ребра большого позадимолярного треугольника (височный гребень нижней челюсти), на высоте около 1см от жевательной поверхности нижних моляров, продвигают ее параллельно этой жевательной поверхности в глубь тканей все время в тесном соприкосновении с костью на 1,5—2 см и выпускают там обезболивающий раствор. Таким образом, для правильного выполнения внутриротовой нижнечелюстной проводниковой анестезии очень важно уметь легко и точно находить внутреннее ребро большого позадимолярного треугольника.
13. Ответ: Пальцевой, способ внутриротовой нижнечелюстной проводниковой анестезии. При внутриротовом методе нижнечелюстной проводниковой анестезии больной широко открывает рот. При этом слизистая оболочка на переднем крае ветви нижней челюсти натягивается и он легче прощупывается. Надо помнить, что передний край ветви нижней челюсти находится латеральнее альвеолярного отростка нижней челюсти. Внутрь от переднего края ветви нижней челюсти, впереди миндалины, при широком открывании рта образуется крепкая складка слизистой оболочки, покрывающая связку, идущую от крючка крыловидного отростка, hamulus pterygoideus, к основанию язычка нижней челюсти — крыловидно-нижнечелюстная связка, lig. pterygomandibulare. Эта складка от напряжения подлежащей связки делается плотной и может быть ошибочно принята за внутреннее ребро позадимолярной ямки переднего края ветви нижней челюсти. Каким же пальцем удобнее ощупывать передний край ветви нижней челюсти с большим позадимолярным треугольником?
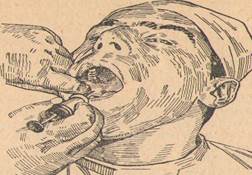
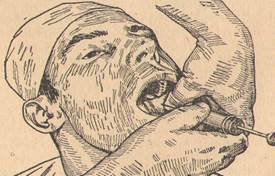 Мы ощупываем большой позадимолярный треугольник с правой стороны указательным пальцем левой руки, а с левой — большим пальцем левой руки и производим внутриротовую нижнечелюстную обезболивающую инъекцию всегда правой рукой. Наложив тот или другой палец ладонной стороной на большой позадимолярный треугольник, нужно точно в нем ориентироваться. Наружное ребро выступает резче и прощупывается раньше всех других частей этого треугольника. Затем нужно прощупать находящуюся на большом позадимолярном треугольнике позадимолярную ямку и уложить в ней горизонтально палец так, чтобы мягкий кончик его поместился в ямке, а нижний край (лучевой — у указательного, локтевой — у большого) плотно лежал у жевательной поверхности нижних моляров. Далее нужно отыскать внутреннее ребро большого треугольника, направленное больше назад и менее резко выдающееся. Концом пальца, уложенного вышеописанным образом, нетрудно прощупать и внутреннее ребро. Ощупывающий палец продвигается немного вперед или назад (медиально или латерально) и укладывается так, что край его ногтя соответствует положению внутреннего ребра. У края ногтя и на высоте 0,75— 1см (немного меньше ширины пальца) от жевательной поверхности соответствующих нижних моляров делают укол в слизистую оболочку. При этом игла попадает на начало внутренней поверхности ветви (внутреннее ребро большого позадимолярного треугольника, височный гребень нижней челюсти, служит началом внутренней поверхности ветви нижней челюсти). Если конец иглы попадает на указанную ямку (участок переднего края ветви, находящейся между наружным и внутренним ребрами большого позадимолярного треугольника), нужно коней иглы осторожно скользить по кости в медиальном направлении, пока он не дойдет до начала внутренней поверхности ветви нижней челюсти.
Мы ощупываем большой позадимолярный треугольник с правой стороны указательным пальцем левой руки, а с левой — большим пальцем левой руки и производим внутриротовую нижнечелюстную обезболивающую инъекцию всегда правой рукой. Наложив тот или другой палец ладонной стороной на большой позадимолярный треугольник, нужно точно в нем ориентироваться. Наружное ребро выступает резче и прощупывается раньше всех других частей этого треугольника. Затем нужно прощупать находящуюся на большом позадимолярном треугольнике позадимолярную ямку и уложить в ней горизонтально палец так, чтобы мягкий кончик его поместился в ямке, а нижний край (лучевой — у указательного, локтевой — у большого) плотно лежал у жевательной поверхности нижних моляров. Далее нужно отыскать внутреннее ребро большого треугольника, направленное больше назад и менее резко выдающееся. Концом пальца, уложенного вышеописанным образом, нетрудно прощупать и внутреннее ребро. Ощупывающий палец продвигается немного вперед или назад (медиально или латерально) и укладывается так, что край его ногтя соответствует положению внутреннего ребра. У края ногтя и на высоте 0,75— 1см (немного меньше ширины пальца) от жевательной поверхности соответствующих нижних моляров делают укол в слизистую оболочку. При этом игла попадает на начало внутренней поверхности ветви (внутреннее ребро большого позадимолярного треугольника, височный гребень нижней челюсти, служит началом внутренней поверхности ветви нижней челюсти). Если конец иглы попадает на указанную ямку (участок переднего края ветви, находящейся между наружным и внутренним ребрами большого позадимолярного треугольника), нужно коней иглы осторожно скользить по кости в медиальном направлении, пока он не дойдет до начала внутренней поверхности ветви нижней челюсти.
14. Ответ: Беспальцевой внутриротовой путь нижнечелюстной анестезии по М. М. Вейсбрему (анестезия на нижнечелюстном возвышении, torus mandibulae). Вейсбрем (1940) предложил способ, при котором иглу направляют к нижнечелюстному возвышению и там выпускают обезболивающую жидкость. Нижнечелюстное возвышение находится на внутренней поверхности ветви нижней челюсти, несколько выше и впереди от язычка нижней челюсти, и образуется схождением двух костных тяжей, идущих от венечного и суставного отростков. Нижнечелюстное возвышение имеет три ската: один спускается к основанию венечного отростка, другой к нижнечелюстному отверстию и третий, наиболее пологий, к нижнечелюстной вырезке. Все это пространство заполнено рыхлой клетчаткой, в которой проходят нижнеальвеолярный, язычный и щечный нервы.
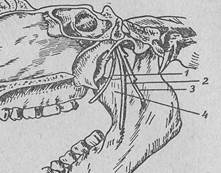 Таким образом, при анестезии на нижнечелюстном возвышении прерывается проводимость не только нижнелуночкового и язычного нервов, но и щечного нерва.
Таким образом, при анестезии на нижнечелюстном возвышении прерывается проводимость не только нижнелуночкового и язычного нервов, но и щечного нерва.
При максимально открытом рте за третьим моляром нижней челюсти, на границе с глоткой натягивается соединительнотканный тяж — крыловидно-нижнечелюстная складка, покрывающая крыловидно-нижнечелюстную связку, идущую от крючка крыловидного отростка к язычку нижней челюсти. Между натянутой складкой и слизистой оболочкой щеки, покрывающей внутреннее ребро позадимолярной ямки, намечается незначительно выраженная бороздка, которая проецируется на нижнечелюстном возвышении. Техника анестезии на нижнечелюстном возвышении заключается в следующем.
Больной широко открывает рот. Под контролем глаз определяется бороздка между крыловидно-нижнечелюстной складкой и слизистой оболочкой щеки. Шприц помешается в противоположном углу рта, укол делают в области бороздки на уровне 0,5см ниже жевательной поверхности верхнего третьего моляра, а при его отсутствии — верхнего второго моляра, шприц и иглу держат при инъекции в одной горизонтальной плоскости. Иглу продвигают до кости и попадают на нижнечелюстное возвышение, где выпускают часть обезболивающего раствора. Остаток обезболивающей жидкости выпускают при выдвигании иглы наружу для обезболивания язычного нерва.
15. Ответ: Проводим внеротовую мандибулярную анестезию. 1) ощупываем операционное поле пальцами левой руки, и поэтому имеем возможность и эту проводниковую анестезию всегда производить наиболее удобным образом, т. е. правой рукой;
2) большой и указательный пальцы, ощупывающие угол нижней челюсти, лежат на ней свободно и могут принять любое положение в соответствии с особенностями анатомического и патологического состояния лицевого скелета и покрывающих его мягких тканей;
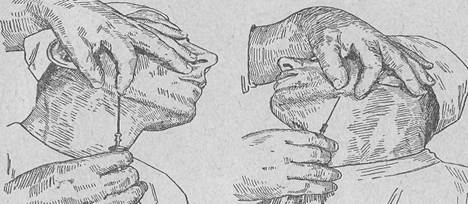
3) ощупывающие пальцы могут там, где это нужно, натянуть над нижнечелюстной костью наружные мягкие ткани, приподнять или, наоборот, опустить их соответственно вышеуказанным особенностям оперируемой области.
16. Ответ: Проводим внутриротовую подбородочную анестезию.
При сомкнутых зубных рядах нижнюю губу и щеку отодвигают как можно больше от нижней челюсти. Затем вкалывают в переходную складку над медиальной половиной нижнего первого моляра иглу в направлении внутрь, вниз, вперед. Конец иглы попадает при этом на участок кости, лежащий под верхушкой нижнего второго премоляра.
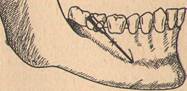 После этого выпускают немного раствора (0,5 мл) и приступают к осторожному ощупыванию иглой данного участка. Появление колющей боли в нижней губе свидетельствует о достижении концом иглы подбородочного нерва и подбородочного отверстия, где выпускают 0,5 мл обезболивающего раствора.
После этого выпускают немного раствора (0,5 мл) и приступают к осторожному ощупыванию иглой данного участка. Появление колющей боли в нижней губе свидетельствует о достижении концом иглы подбородочного нерва и подбородочного отверстия, где выпускают 0,5 мл обезболивающего раствора.
17. Ответ: Проводим внеротовую ментальную анестезию.
Пальпируя левой рукой, определяют и фиксируют со стороны полости рта место подбородочного отверстия, которое, как мы уже говорили, находится приблизительно на середине высоты тела нижней челюсти, между нижними премолярами. Немного выше и позади подбородочного отверстия делается укол со стороны кожи лица. Иглу направляют вниз и вперед и подходят вплотную к кости. Часто при таком месте укола и таком направлении иглы попадают сразу в подбородочное отверстие. В противном случае выпускают немного обезболивающего раствора на костный участок, чтобы его обезболить, и затем осторожно скользят концом иглы по обезболенному участку до попадания в подбородочное отверстие. Выпуская затем снова немного раствора, всегда можно почти безболезненно проникнуть в подбородочный канал, здесь выпускают 0,5мл обезболивающего раствора.
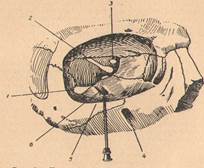
18. Ответ: Проводим внутрипериодонтальную анестезию. При внутрисвязочной анестезии шприц направляют вдоль центральной оси зуба. В положении иглы под углом 30° по отношению к центральной оси зуба. Раствор вводят в десневой карман на глубину примерно 2мм до контакта с дном канала.
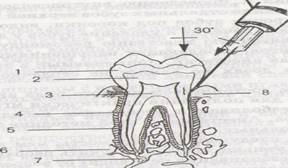 1 — эмаль; 2 — дентин; 3 — пульпа; 4 — цемент; 5 — периодонт; 6 — альвеолярная кость; 7 — верхушка зуба; 8 — борозда десны.
1 — эмаль; 2 — дентин; 3 — пульпа; 4 — цемент; 5 — периодонт; 6 — альвеолярная кость; 7 — верхушка зуба; 8 — борозда десны.
Конический срез иглы должен быть обращен в обратную сторону по отношению к зубу. В настоящее время положение поворота кончика иглы не считается принципиально однозначным. Наблюдения свидетельствуют об эффективности обратного расположения среза кончика иглы при проведении анестезии. При правильном проведении инъекции ощущается сопротивление при движении поршня в течение 20 сек. Для предупреждения изгиба иглы ее необходимо придерживать пальцем на пути введения в периодонтальную связку. Для этих целей рекомендуются иглы размером 30Г.
19. Ответ: Начинаем инъекцию посредине траго-орбитальной линии у нижнего края скуловой дуги. Сначала доводим конец иглы до наружной пластинки крыловидного отростка, отмечаем на игле глубину этого пункта и фиксируем установленную глубину концом среднего пальца проводящей инъекцию правой руки.
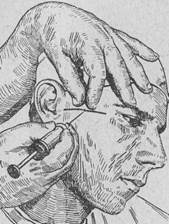 Затем выдвигаем иглу немного больше чем на половину наружу и снова погружаем ее вглубь на первоначальное расстояние до места, фиксированного на игле концом указанного пальца. При этом для получения крыло-небной анестезии этим путем продвигаем иглу повторно с уклоном вперед, попадаем в крыло-небную ямку и заполняем ее обезболивающим раствором.
Затем выдвигаем иглу немного больше чем на половину наружу и снова погружаем ее вглубь на первоначальное расстояние до места, фиксированного на игле концом указанного пальца. При этом для получения крыло-небной анестезии этим путем продвигаем иглу повторно с уклоном вперед, попадаем в крыло-небную ямку и заполняем ее обезболивающим раствором.
20. Ответ: После обработки спиртом и слабым раствором йода (2 %) соответствующей височной области намечают йодом или определяют зрительно опознавательную траго-орбитальную линию. У худощавых людей наружный глазничный край хорошо выявляется и определяется под контролем глаз, у тучных приходится его определить и выявить пальцами левой руки. Середина траго-орбитальной линии отмечается легко и правильно при помощи глаз.
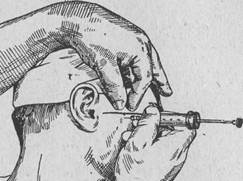 Ошибка на 2 или даже 3мм не играет особенной роли, так как ширина наружной пластинки крыловидного отростка, согласно нашим многочисленным измерениям, равняется 0,8—1,5 см и при указанной ошибке конец иглы также попадает в цель. Укол начинают в середине траго-орбитальной линии, и смело направляют иглу вглубь до столкновения с наружной пластинкой крыловидного отростка. Обнаруженную глубину фиксируют на игле средним пальцем проводящей инъекцию правой руки, и вплотную у кожи в месте укола фиксируют на игле глубину продвинутой ее части. Иглу выдвигают наружу до подкожной клетчатки, не сдвигая фиксирующего глубину залегания крыловидного отростка пальца, затем снова продвигают иглу вглубь до соприкосновения конца среднего пальца с кожей, на этот раз с уклоном назад, и попадают в целевой пункт анестезии у овального отверстия. Здесь выпускают 2—3 мл обезболивающего раствора, после чего наступает обезболивание всей соответствующей половины нижней челюсти.
Ошибка на 2 или даже 3мм не играет особенной роли, так как ширина наружной пластинки крыловидного отростка, согласно нашим многочисленным измерениям, равняется 0,8—1,5 см и при указанной ошибке конец иглы также попадает в цель. Укол начинают в середине траго-орбитальной линии, и смело направляют иглу вглубь до столкновения с наружной пластинкой крыловидного отростка. Обнаруженную глубину фиксируют на игле средним пальцем проводящей инъекцию правой руки, и вплотную у кожи в месте укола фиксируют на игле глубину продвинутой ее части. Иглу выдвигают наружу до подкожной клетчатки, не сдвигая фиксирующего глубину залегания крыловидного отростка пальца, затем снова продвигают иглу вглубь до соприкосновения конца среднего пальца с кожей, на этот раз с уклоном назад, и попадают в целевой пункт анестезии у овального отверстия. Здесь выпускают 2—3 мл обезболивающего раствора, после чего наступает обезболивание всей соответствующей половины нижней челюсти.
К главе №4.
1. Ответ: Травматическая миогенная контрактура нижней челюсти слева.
2. Ответ: Обморочное состояние. 1. Прекратить введение анестетика.
2. Открыть форточку и придать горизонтальное положение.
3. Расстегнуть воротник и дать вдохнуть пары раствора аммиака.
4. Под кожу ввести 1мл 10% раствора кофеина.
3. Ответ: Коллапс. Под кожу ввести 1мл 0,2 раствора норадреналина, 1мл 10% раствора кофеина. Вызвать машину скорой помощи.
4. Ответ: Интоксикация. Немедленно ввести внутривенно 2мл 1% раствора тиопентала-натрия.
5. Ответ: Идиосинкразия. Уложить больного на кушетку, ввести антигистаминные препараты (зиртек 1 таб.х 1раз), внутривенно 10мл 10% раствора кальция хлорида, преднизолон 30мг.
6. Ответ: Анафилактический шок. 1. 0,5 мл 0,1% раствора адреналина гидрохлорида ввести в место введения анестетика
2. 0,5 мл 0,1% раствора адреналина гидрохлорида ввести внутривенно
3. 2 мл 3% раствора преднизолона в/м
4. 500 мл 5% раствора глюкозы в/в
5. 2 мл 2,5% раствора пипольфена
6. 2 мл 2% раствора димедрола
7. 10 мл 40% раствора эуфиллина.
7. Ответ: Гематома щечной области справа. Сдавить мягкие ткани, для остановки кровотечения. При гематомах первые 2-3 дня показаны покой и холод. С целью предупреждения инфицирования гематомы назначить антибиотики.
8. Ответ: Пост инъекционный абсцесс нижней челюсти слева.
9. Ответ: Ошибочное введение другого лекарственного вещества.
10. Ответ: Временный парез скуловой ветви лицевого нерва.
К главе №5.
1. Ответ: Гипноз.
2. Ответ: В его основе лежит способ введения в организм общих анестетиков в виде пара или газа через дыхательные пути, с последующей диффузией их из альвеол в кровь.
3. Ответ: Гипотония, обусловлено передозировкой анестетика.
4. Ответ: Нейролептаналгезия.
5. Ответ: Вводный наркоз — 0,1 мг/кг дроперидола, 3— 4 мгк/кг фентанила. Выключения сознания добиваются путем введения 0,5—1 % раствора барбитуратов или 0,15—0,2 мг/кг седуксена. После интубации трахеи основной наркоз поддерживают закисью азота с кислородом в соотношении 1:1 по полуоткрытому контуру. Фентанил вводят фракционно по 1—2 мл (50—100 мкг) таким образом, чтобы его доза была не ниже 7— 8 мкг/кг в 1 ч. Преимущества этого метода — мягкий гипнотический эффект, уменьшение пред и постнагрузки миокарда, минимальное токсическое воздействие на почки и печень.
6. Ответ: Атаралгезия.
7. Ответ: Аурикулотерапию.
8. Ответ: Электропунктурную терапию.
9. Ответ: При классическом положении головы шея резко разгибается в атланто-окципитальном сочленении, и затылок приводится, возможно, ближе к шейным позвонкам. В этом случае линия, проведенная от верхних резцов через глотку и гортань к трахее, почти полностью выпрямляется. При осмотре полости рта убеждаются в отсутствии в ней инородных предметов и рвотных масс, а затем вводят клинок ларингоскопа до задней стенки глотки и продвигают его в направлении голосовой щели. Прямым клинком ларингоскопа приподнимают надгортанник, обнаруживают голосовую щель, через которую проводят эндотрахеальную трубку, а ларингоскоп извлекают. В последующем раздувают манжетку к трубке и выполняют тампонаду полости рта для создания герметичности при проведении искусственного дыхания.
10. Ответ: Срочно устранить западение языка. Начать искусственное дыхание «рот в рот» и закрытый массаж сердца. Ингаляцией кислорода через носовой катетер явления гипоксии ликвидировать.
К главе №6.
1. Ответ: Показание является – абсолютным. Щипцы для удаления больших коренных зубов, изогнутые по ребру.
 1. Наложение щипцов; 2. Продвигания щипцов; 3. Смыкания (фиксации щипцов); 4. Вывихивания зуба (люксация или ротация); 5. Извлечения зуба.
1. Наложение щипцов; 2. Продвигания щипцов; 3. Смыкания (фиксации щипцов); 4. Вывихивания зуба (люксация или ротация); 5. Извлечения зуба.
2. Ответ: Показание является – относительным. Для удаления нижних премоляров используют клювовидные щипцы.
 После максимально возможного продвигания щечек и их фиксации вывихивающие движения делают в виде люксации, постепенно увеличивая размах. В конце вывихивания можно осторожно сделать ротационное движение. При удалении правых нижних премоляров врач находится справа и сзади. Извлекают премоляры кверху и кнаружи.
После максимально возможного продвигания щечек и их фиксации вывихивающие движения делают в виде люксации, постепенно увеличивая размах. В конце вывихивания можно осторожно сделать ротационное движение. При удалении правых нижних премоляров врач находится справа и сзади. Извлекают премоляры кверху и кнаружи.
3. Ответ: Показание является – абсолютным. Щипцы, изогнутые по плоскости.
 Зуб вывихивают осторожными и плавными движениями вначале в язычную, а затем в щечную сторону. Зуб извлекают из лунки вверх и в щечную сторону.
Зуб вывихивают осторожными и плавными движениями вначале в язычную, а затем в щечную сторону. Зуб извлекают из лунки вверх и в щечную сторону.
4. Ответ: Показание является – относительным. Для удаления нижних резцов используют клювовидные изогнутые по ребру щипцы с узкими щечками в виде желобков и полукруглым концом.
 После наложения щипцов их продвигают по оси зуба при помощи I пальца левой руки. Вывихивание производят люксацией с незначительной ротацией. Первое вывихивающее движение направлено в губную сторону; зуб извлекают кверху и кнаружи.
После наложения щипцов их продвигают по оси зуба при помощи I пальца левой руки. Вывихивание производят люксацией с незначительной ротацией. Первое вывихивающее движение направлено в губную сторону; зуб извлекают кверху и кнаружи.
5. Ответ: Показание является – абсолютным.
 1.Наложение щипцов; 2.Продвигания щипцов; 3.Смыкания; 4.Вывихивания корня; 5.Извлечения корня.
1.Наложение щипцов; 2.Продвигания щипцов; 3.Смыкания; 4.Вывихивания корня; 5.Извлечения корня.
6. Ответ: Необходимо взять прямой элеватор.
 Рабочей стороной попытаться войти между корнями и делая вращательные движения, попытаться вытолкнуть корни.
Рабочей стороной попытаться войти между корнями и делая вращательные движения, попытаться вытолкнуть корни.
7. Ответ: Элеватор следует удерживать всей кистью правой руки, кроме II пальца, который должен располагаться около щечки элеватора. Рабочую часть элеватора вводят между корнем и лункой так, чтобы вогнутая часть была обращена в сторону удаляемого корня.
 При удалении корней многокорневых зубов щечку углового элеватора вводят в лунку уже удаленного корня, удаляют вначале межкорневую перегородку, а затем другие корни. Опираясь нерабочей частью щечки на соседний зуб, элеватором можно удалить корень в сторону пустой лунки, а также межкорневую перегородку.
При удалении корней многокорневых зубов щечку углового элеватора вводят в лунку уже удаленного корня, удаляют вначале межкорневую перегородку, а затем другие корни. Опираясь нерабочей частью щечки на соседний зуб, элеватором можно удалить корень в сторону пустой лунки, а также межкорневую перегородку.
8. Ответ: Штыковидный элеватор Леклюза применяют чаще всего для удаления нижнего третьего моляра. Инструмент состоит из массивной ручки, соединенной под прямым углом со штыковидной промежуточной частью; конец рабочей части (щечка) заострен.
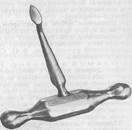 Положение больного и врача такое же, как и при удалении зуба щипцами. Острый конец щечки вводят так, чтобы уплощенная часть была обращена к удаляемому зубу, а закругленная — ко второму моляру, постоянно контролируя движение пальцами левой руки, чтобы не вывихнуть третий моляр и предотвратить его аспирацию.
Положение больного и врача такое же, как и при удалении зуба щипцами. Острый конец щечки вводят так, чтобы уплощенная часть была обращена к удаляемому зубу, а закругленная — ко второму моляру, постоянно контролируя движение пальцами левой руки, чтобы не вывихнуть третий моляр и предотвратить его аспирацию.
9. Ответ: В тех случаях, когда зуб или корень невозможно удалить при помощи щипцов или элеватора, следует прибегнуть к выпиливанию бормашиной.
Это оперативное вмешательство выполняют с соблюдением правил асептики. Оперативный доступ и направление линии разреза зависит от локализации зуба или корня.
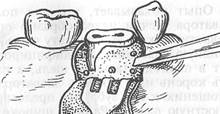 Разрез может быть трапециевидным, дугообразным или углообразным. Отслоив слизисто-надкостничный лоскут, производят резекцию наружной стенки альвеолярного отростка. Вначале шаровидным бором формируют отверстия, а затем соединяют их при помощи фиссурного бора. Наружную стенку альвеолы резецируют долотом или элеватором. Выдалбливание молотком и долотом нежелательно из-за травматичности. Обнаженные корни удаляют щипцами или элеватором, острые края сглаживают костной ложкой или бормашиной и фрезой. Удаляют грануляционную ткань.
Разрез может быть трапециевидным, дугообразным или углообразным. Отслоив слизисто-надкостничный лоскут, производят резекцию наружной стенки альвеолярного отростка. Вначале шаровидным бором формируют отверстия, а затем соединяют их при помощи фиссурного бора. Наружную стенку альвеолы резецируют долотом или элеватором. Выдалбливание молотком и долотом нежелательно из-за травматичности. Обнаженные корни удаляют щипцами или элеватором, острые края сглаживают костной ложкой или бормашиной и фрезой. Удаляют грануляционную ткань.
10. Ответ: Относительным, общим.
К главе №7.
1. Ответ: Уровень удаляемого зуба должен быть на уровне плечевого сустава.
2. Ответ: Показание является – относительным. При удалении верхних премоляров пользуются S-образными.
 Вывихивание первых премоляров осуществляют люксационными движениями. Извлечение этих зубов производят вниз и кнаружи.
Вывихивание первых премоляров осуществляют люксационными движениями. Извлечение этих зубов производят вниз и кнаружи.
3. Ответ: Показание является – абсолютным. При удалении верхних моляров слева пользуются S-образными щипцами, с шипиком справа. Первое вывихивающее движение делают в небном направлении.
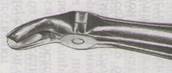 Первый моляр извлекают из лунки вниз и кнаружи.
Первый моляр извлекают из лунки вниз и кнаружи.
4. Ответ: Показание является – относительным.
 Третий моляр удаляют без особых затруднений при помощи штыковидных щипцов с одинаковыми широкими желобообразными щечками без шипов.
Третий моляр удаляют без особых затруднений при помощи штыковидных щипцов с одинаковыми широкими желобообразными щечками без шипов.
5. Ответ: Показание является – относительным.
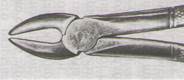 Удаляют прямыми щипцами с широкими щечками.
Удаляют прямыми щипцами с широкими щечками.
6. Ответ: Показание является – общим.
 Используют штыкообразный, или байонетные щипцы.
Используют штыкообразный, или байонетные щипцы.
7. Ответ: Показание является – относительным. При удалении верхних моляров справа пользуются S-образными щипцами, с шипиком слева. Первое вывихивающее движение делают в щечном направлении.
8. Ответ: Оперативный доступ используется тот, при котором достигается минимум повреждений соседних зубов и корней, стенки носовой полости и верхнечелюстной пазухи. Разрез слизистой оболочки должен быть достаточным для скелетирования области расположения зуба. Часть кости над зубом удаляют при помощи бормашины и долота. Долото или прямой элеватор вводят под зуб и качающими движениями извлекают его. Ретинированный зуб чаще всего удаляют с вестибулярной стороны, а если он располагается ближе к небу, — то со стороны неба.
9. Ответ: Показание является – относительным.
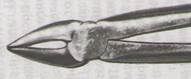 Используют прямые щипцы со сходящими щечками.
Используют прямые щипцы со сходящими щечками.
10. Ответ: Убедившись в полном удалении зуба, острой костной ложечкой следует очистить лунку от мелких отломков кости, грануляций или оболочки кисты. Наружный и внутренний края альвеолы сжимают пальцами через марлевые тампоны. На рану накладывают один или несколько марлевых тампонов и просят больного крепко сжать челюсти. Спустя 10—15 мин тампоны удаляют, чтобы убедиться в сохранности сгустка. В отсутствие кровотечения больной может уйти из лечебного учреждения. Рекомендуется не есть в течение 1—2 ч, после чего можно принимать пищу в охлажденном виде. В первый день операции полоскать рот растворами антисептиков не рекомендуется, кроме тех случаев, когда наблюдался гнойно-воспалительный процесс. Полоскание рта слабыми растворами фурацилина, хлоргексидина, натрия гидрокарбоната или калия перманганата разрешается лишь в последующие 2—3 дня.
Как правило, рана после удаления зуба заживает вторичным натяжением, чему способствует формирование в лунке кровяного сгустка.
К главе №8.
1. Ответ: Перелом корня зуба — нередкое осложнение. Оно возникает вследствие разрушения коронки патологическим процессом или в силу анатомических особенностей (длинные, тонкие или изогнутые корни, значительное их расхождение). Это осложнение может возникнуть в результате нарушения техники удаления зубов, грубого применения инструментов, резких движений руки врача, беспокойного поведения больного и т.д. Оставленный в лунке или сломанный корень зуба необходимо удалить в тот же день. Не следует вместе с корнем повреждать щипцами стенку альвеолярного отростка. Лучше всего на уровне травмы с вестибулярной стороны произвести скелетирование стенки отростка, а затем резецировать ее при помощи бормашины. Корень удаляют элеватором.
2. Ответ: При не полном вывихе зуб надо укрепить шиной.
3. Ответ: Повреждение коронки зуба антагониста происходит при соскальзывании щипцов с удаляемого зуба и при удалении его с большой силой в направлении не кнаружи, а вверх. Вид помощи зависит oт степени повреждения зуба антагониста (депульпирование и пломбирование канала, закрытие культи коронкой).
4. Ответ: Это осложнение может привести к глубокому проникновению корня зуба под десну с язычной стороны и развитию воспалительного процесса. Сместившийся таким образом корень после клинического и рентгенологического обследования удаляют через разрез слизистой оболочки.
5. Ответ: Отлом фрагмента альвеолярного отростка происходит при прочном сращении корня зуба с костью, грубом удалении, при наложении щипцов на зуб, если одновременно захватывают значительный участок альвеолярного края. Это может иметь место и в том случае, когда вместе с зубом отламывается участок альвеолярного отростка и рядом стоящий одиночный зуб. Отломанный участок подлежит удалению, острые края кости скусывают. На слизистую оболочку накладывают кетгутовые швы.
6. Ответ: Отлом бугра верхней челюсти — осложнение, встречающееся при травматичном удалении верхнего третьего моляра щипцами или прямым элеватором. В результате повреждения слизистой оболочки верхнечелюстной пазухи возникает значительное кровотечение. Бугор верхней челюсти, потерявший связь с мягкими тканями, необходимо удалить, края раны широко мобилизовать, рану наглухо ушить. Если простым ушиванием перфорацию устранить невозможно, то в условиях стационара на фоне противовоспалительной терапии следует произвести пластическую операцию.
7. Ответ: Иногда при недостаточном отслаивании десны вокруг удаляемого зуба происходит разрыв слизистой оболочки. Это грозит обильным кровотечением из ветвей небной артерии, а при травмировании подъязычной области может развиться гнойно-воспалительный процесс. Если удаление разрушенного нижнего зуба производят торопливо прямым элеватором, то инструмент может соскользнуть и повредить ткани дна полости рта или язык. Лечение состоит в наложении швов на поврежденные ткани. Сближающие швы накладывают также на размозженные раны, даже если нет значительного кровотечения, поскольку оно возможно в более поздние сроки.
8. Ответ: Перфорация дна верхнечелюстной пазухи. О перфорации, по какой бы причине она ни возникла, необходимо тотчас же сообщить больному. Важно, чтобы он не обвинил врача в преднамеренном сокрытии этих сведений. Достаточно эффективным считается закрытие перфорационного отверстия широко мобилизованным трапециевидным слизисто-надкостничным лоскутом с вестибулярной стороны. Эта операция может быть выполнена сразу же после перфорации. Непременными условиями являются интактная верхнечелюстная пазуха и отсутствие в ней корня зуба. Попытка удалить корень зуба через лунку всегда заканчивается неудачей.
9. Ответ: Луночковое кровотечение. В хирургическом стоматологическом кабинете прежде всего надо создать спокойную постановку. Для того чтобы точно определить источник кровотечения, необходимо удалить сгусток крови, обработать лунку 3 % раствором перекиси водорода и обсушить марлевым ее шариком.
Если причиной кровотечения является повреждение мягких тканей, то необходимо наложить швы кетгутом ими шелком. При кровотечении из стенок лунки или межкорневой перегородки участок кровоточащей кости сдавливают крампонными или штыкообразными щипцами.
Для того чтобы остановить кровотечение из глубины лунки, ее вначале очищают от тромба и осколков кости хирургической ложкой, а после промывания раствором антисептика просушивают и плотно тампонируют турундой, пропитанной йодоформной жидкостью, начиная со дна и заполняя всю лунку. Для тампонады применяют также биопластик с тромбином, эпсилон-аминокапроновую кислоту, противостолбнячную сыворотку, биологические геморрагические препараты (гемостатическая губка, фибринная пленка, коллагеновая губка и др.), желатиновую губку и др. Хороший эффект дает прижигание трихлоруксусной кислотой, кристалликами калия перманганата.
10. Ответ: Альвеолит. После проводникового обезболивания лунку промывают теплым раствором перекиси водорода, фурацилина, хлоргексидина в смеси с протео-литическими ферментами, 50 % раствором димексида с оксациллином. Острой костной ложечкой осторожно освобождают лунку от распавшегося кровяного сгустка и инородных тел, грануляций. Осуществляют пенициллин-новокаиновую блокаду окружающих мягких тканей. На края раны накладывают сближающие швы или лунку рыхло тампонируют турундой, пропитанной раствором антибиотика и анестезином. Эффективно введение и лунку амниона, консервированного в хлорной воде. Внутрь назначают анальгетики, витамины и сульфаниламиды, местно — УВЧ-терапию, сухое тепло, флюктуризацию, лазерное облучение.
К главе №9.
1. Ответ: Х ронический периодонтит 37 зуба. Лечение. После предварительной неудачной попытки перепломбировки 37 зуба проведено хирургическое вмешательство с резекцией верхушки медиального корня 37 зуба до уровня пломбировки. Проведен курс физиотерапии, швы сняты на 5-е сутки, заживление первичным натяжением.
2. Ответ: диагноз: хронический гранулирующий периодонтит в области
16 зуба с перфорацией и трифуркацией.
3. Ответ: Острый гнойный периостит нижней челюсти справа от 46 зуба.
4. Ответ: 1. Данные жалобы, анамнеза, местного статуса соответствуют клинической характеристике острого гнойного периостита нижней челюсти слева.
2. Из анамнеза больной выяснено, что начало заболевания, связано с 38 зубом, который ранее не лечился. Учитывая то, что коронка его разрушена, можно полагать, что хронический воспалительный процесс в стадии обострения вначале локализовался в периодонтальной щели 38 зуба.
По мере нарастания воспалительных явлений экссудат по, системе фолькмановских и гаверсовых каналов проник через кортикальную пластинку нижней челюсти под надкостницу, тем самым давление в области периодонта уменьшилось, отчего и боли в 38 зубе стихли.
5. Ответ: 1. Основным лечебным мероприятием при остром периостите челюсти является создание оттока экссудата и предупреждение проникновения гноя в окружающие мягкие ткани. С этой целью производится «периостотомия» — рассечение слизистой и надкостницы по переходной складке в области болезненного инфильтрата. После хирургического вмешательства больному необходимо назначить общепринятые противовоспалительные препараты: антибиотики, сульфаниламиды, антигистаминные и др.
2. Причиной острых воспалительных заболеваний челюстно-лицевой области в основном являются больные зубы. Поэтому помимо тех лечебных мероприятий, о которых говорилось выше, обязательным является решение вопроса, как поступить с «причинным» зубом. Учитывая то, что 22 зуб является однокорневым, канал зуба, как правило, хорошо проходим. Необходимо рентгенологически определить характер изменений в области корня зуба и в соответствии с этим решить вопрос о консервативном лечении зуба, либо о его удалении.
6. Ответ: 1. Для установления диагноза больному достаточно тех данных, о которых сообщил больной и, что выявлено при осмотре.
На основании вышеперечисленного поставлен диагноз: острый одонтогенный остеомиелит нижней челюсти слева. В данном случае необходимо срочное хирургическое вмешательство, так как любая отсрочка на дополнительные методы обследования чревата серьезными осложнениями, такими, как менингит, медиастинит, абсцессы, других органов, сепсис и др.
2. Подвижность и болезненная перкуссия зубов на нижней челюсти при остром остеомиелите являются одним неважных дифференциальных признаков и обусловлены тем, что наряду с гнойным расплавлением костной ткани челюстей проис
 2020-05-25
2020-05-25 1252
1252