Традиционная инвазивная искусствен пая вентиляция легких (ИВЛ), осуществляемая с помощью эпдотрахеальной трубки или трахеостомы, как правило, применяется при тяжелой острой ДН и во многих случаях позволяет предотвратить быстрое прогрес сировапие заболевания и даже смерть больного.
Клиническими критериями перевода больных на ИВЛ является острая ДН, сопровождающаяся выраженной одышкой (более 30-35 в мин), возбуждением, комой или спутанным сознанием, выраженным нарастающим цианозом или землистым цветом кожных покровов, повышенной потливостью, тахикардией или брадикардией, активным участием вдыхании вспомогательной мускулатуры и возникновением парадоксальных движений брюшной стенки.
По данным определения газового состава крови и других функциональных методов исследования, применение ИВЛ показано, когда в сравнении с должными величинами Ж ЕЛ снижается более чем вдвое, сатурация кислородом артериальной крови менее 80%, РаОг ниже 55 мм рт. ст., РаССЬ выше 53 мм рт. ст. и рН ниже 7,3.
Важным и, подчас, решающим критерием перевода больного на ИВЛ является скорость ухудшения функционального состояния легких и нарушений газового состава крови.
Запомните:
Абсолютными показаниями к ИВЛ являются (С.Н. Авдеев, А.Г. Чучалин, 1998):
• остановка дыхания;
. выраженные нарушения сознания [сопор, кома);
• нестабильная гемодинамика (систолическое АД < 70 мм рт. ст., ЧСС < 50 в мин или > 160 в мин); ■ утомление дыхательной мускулатуры.
Относительными показаниями к ИВЛ являются:. частота дыхания > 35 в мин;
• рН артериальной крови < 7,3;
. Ра02 < 55 мм рт. ст., несмотря на проведение оксигенотерапии.
Перевод больного на инвазивиую ИВЛ в целом показан при выраженной и прогрессирующей вентиляционной (гиперкаппической), паренхиматозной (гипоксемическОЙ) и смешанной форме острой ДН. В то же время следует помнить, что этот метод респираторной поддержки по попятным причинам наиболее эффективен у больных с вентиляционной формой острой ДН, поскольку ИВЛ влияет преимущественно па обмен газов в конвекционной зоне. Как известно, паренхиматозная форма ДН в большинстве случа ев обусловлена не снижением объема вентиляции, а нарушением вептиляциошзо-перфу знойных отношений и другими изменениями, происходящими в альвеолярной (диффузионной) зоне. Поэтому использование ИВЛ в этих случаях является менее эффектив пым и, как правило, не может полностью устранить гипоксемию. Увеличение РаОц у больных с паренхиматозной ДН, происходящее все же под влиянием ИВЛ, обусловлено в основном снижением расхода энергии дыхания и некоторым увеличением градиента концентрации кислорода между конвекционной и альвеолярной (диффузионной) зонами, связанным с увеличением содержания кислорода во вдыхаемой смеси и приме пением режима ИВЛ с положительным давлением во время вдоха. Кроме того, истин. зование режима ПДКВ, препятствующее возникновению микроателектазов, спадению альвеол и феномена раннего экспираторного закрытия бронхов, способствует увеличе нию ФОЕ, некоторому улучшению вептиляциопио-перфузиоиных отношений и умеш. шению альвеолярного шунтирования крови. Благодаря этому в ряде случаев молим добиться заметного уменьшения клинико-лабораториых признаков острой ДН.
Запомните: Инвазивная ИВЛ наиболее эффективна у больных с вентиляционной формой острой ДН. При паренхиматозной форме ДН, особенно при тяжелых нарушениях вентил.щп онно-перфузионных отношений, перечисленные режимы искусственной вентиляции, хотя и оказывают положительное влияние на РаОг, в части случаев все же не могут радикально устранить артериальную гипоксемию и оказываются малоэффективными.
ледует, правда, имен, и виду, что в клинической првжпви чаш вшрвчаются случаи смешанной ДН, для которой характерны нарушения как в альвеолярной (диффузион ной), так и в конвекционной зонах, что всегда оставляет надежду па положительный |ффект применения НМЛ у этих больных.
ОСНОВНЫМИ параметрами ИВЛ являются (О.А. Долина, 2002):
• минутный объем вентиляции (MOB); «дыхательный объем (ДО);
• частота дыхания (ЧД);
• давление иа вдохе и выдохе;
• соотношение времени вдоха и выдоха;
• скорость вдувания газов.
Все перечисленные параметры находятся в тесной взаимосвязи друг с другом. Выбор каждого из них зависит от многих учитываемых факторов, в первую очередь от формы ДН, характера основного заболевания, вызвавшего острую ДН, функционального состояния легких, возраста больных и т.д.
Обычно ИВЛ проводят в режиме умеренной гипервеитиляции, вызывающем некоторый респираторный алкалоз и связанные с ним нарушения центральной регуляции дыхания, гемодинамики, электролитного состава и тканевого газообмена. Гипервентиляцн-опный режим является вынужденной мерой, связанной с иефизиологичным соотношением вентиляции и кровотока в легких во время искусственного вдоха и выдоха (G. Diette, R. Brower, 2004).
В клинической практике используются большое количество режимов ИВЛ, подробно описываемых в специальных руководствах по анестезиологии и реаниматологии. Наиболее распространенными из них являются управляемая искусственная вентиляция (CMV — Continuous mandatory ventilation), вспомогательно-контролируемая ИВЛ (ACV — Assist control ventilation), перемежающаяся принудительная вентиляция (IMV — Intermittent mandatory ventilation), синхронизированная перемежающаяся принудительная вентиляция легких (SIMV — Synchronized intermittent mandatory ventilation), вентиляция с поддержкой давления на вдохе (PSV — Pressure support ventilation), контролируемая по давлению ИВЛ (PCV — Pressure control ventilation) и другие.
Традиционная управляемая ИВЛ (CMV) — это полностью контролируемая принудительная ИВЛ. Этот режим искусственной вентиляции применяется у больных, полностью утративших способность к самостоятельному дыханию (больные с нарушениями центральной регуляции дыхания, параличами или выраженным утомлением дыхательной мускулатуры, а также пациенты с угнетением дыхания, вызванным применением миорелаксантов и наркотических средств во время хирургических операций и др.). В этих случаях вентилятор автоматически с определенной частотой осуществляет вдувание в легкие необходимой порции воздуха (рис. 2.59).
Режим вспомогательно-контролируемой ИВЛ (АСУ) применяется у больных с острой ДП, сохранивших способность к самостоятельному, хотя и не вполне эффективному, дыханию. При использовании этого режима устанавливают минимальную частоту дыха-пня, дыхательный объем и скорость вдоха. Если пациент самостоятельно делает адекватную попытку вдоха, вентилятор сразу же «отвечает» на нее вдуванием заранее определенного объема воздуха и, таким образом, «берет иа себя» часть работы дыхания. Если частота спонтанных (самостоятельных) вдохов больше, чем предписанная минимальная Частота дыхания, все дыхательные циклы являются вспомогательными (рис. 2.60, а). Если же в течение определенного интервала времени (t) отсутствует попытка самостоятельного вдоха, вентилятор автоматически осуществляет «контролируемое» вдувание воздуха (рис. 2.60, б). Вспомогательно-контролируемая вентиляция, при которой вентилятор берет па себя большую часть или всю работу дыхания, часто применяется у пациентов с нейромышечной слабостью или с выраженным утомлением дыхательных мышц.
Режим перемежающейся принудительной вентиляции легких (IMV) основан, по-сути, па тех же принципах, что и вспомогательно-контролируемая вентиляция. Отличия заключаются в том, что вентилятор отвечает не на каждую попытку больного сделать самостоятельный вдох, а лишь в том случае, если спонтанное дыхание пациента не обеспечивает
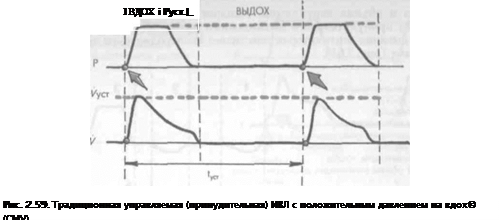
Р и V — кривые давления и объемной скорости потока воздуха; Руст и Vycr — установленные давление и объемная скорость потока; t — установленное время дыхательного цикла, с. Строимшн показаны жестко регламентированные моменты включения аппарата ИВЛ

' Включение вентилятора
 2015-05-06
2015-05-06 3740
3740
