Функциональный обструктивный синдром, развивающийся во время пристуа БА, связан со спазмом бронхов и бронхиол.
Реализация спазма бронхов происходит при:
- нарушении тонуса мелких бронхов (диагностируется при анализе максимальных скоростей потока при определенном легочном объеме – объем форсированного выдоха на уровне 50% жизненной емкости легких);
- нарушении иннервации легких;
- нарушении медиаторной регуляции тонуса бронхов.
В гладкой мускулатуре бронхов выделяют несколько типов клеточных рецепторов, имеющих отношение к регуляции тонуса мускулатуры бронхов:
1. β-адренергические;
2. α-адренергические;
3. холинергические;
4. гистаминовые;
5. серотониновые;
6. простагландиновые;
7. фосфодиэстеразные;
8. пептидергические
Из числа нервных рецепторов бронха особенно важны рецепторы растяжения гладких мышц бронхов и тканей легких, регулирующие ритм и глубину дыхания, межэпителиальные рецепторы слизистой оболочки, вызывающие бронхоспазм, кашель, сосудисто-капиллярные рецепторы, реагирующие на процессы гиперемии, обмена воды и электролитов между клетками, межклеточной жидкостью. Именно реакция данных рецепторов обеспечивает усиление обструкции при смене барометрического давления, действии раздражающих веществ.
|
|
|
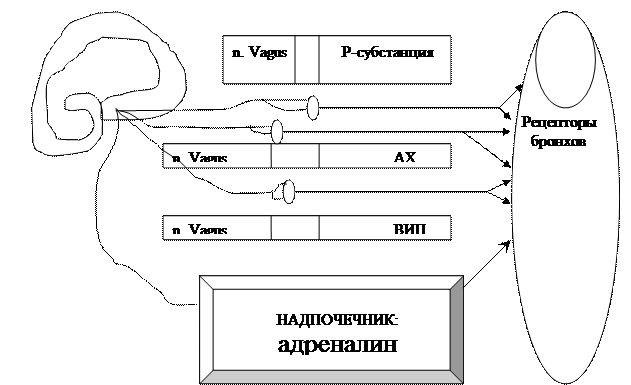
Волокна, идущие в составе вагуса, вызывают бронхоконстрикцию.
Регуляция диаметра бронха.
Для бронхиальной астмы помимо приступов удушья характерно состояние гиперреактивности трахеобронхиального дерева, выражающееся в его повышенной чувствительности к медиаторам бронхоконстрикторного действия. Это – гистамин, ацетилхолин.
Возможные механизмы изменения реактивности бронхов на субклеточном уровне:
1. Наследственный дисбаланс между α- и β-адренорецепторами с преобладанием тонуса α.
2. Преобладание цГМФ над цАМФ.
3. Изменение уровня внутриклеточного фермента фосфодиэстеразы.
4. Усиленное поступление ионов кальция в клетку.
5. Нарушение цитокиновой и простагландиновой регуляции.
Все эти внутриклеточные и внутритканевые дефекты могут формироваться и модифицироваться под воздействием аллергенов, гаптенов, вирусной и бактериальной инфекции, гипоксии, ацидоза, избыточного применения симпатомиметиков, что предопределяет полиморфизм и динамику клинических проявлений заболевания, чередование приступов обострения и ремиссий.
Осложнения:
- Легочные - эмфизема, ателектаз, пневмоторакс
- Внелегочные – дистрофия миокарда, острое легочное сердце, аритмия
«Астматический статус лучше всего лечить за 3 дня до его появления».
Причины смерти:
- блокада мелких бронхов слизистыми пробками
- фибрилляция желудочков
- некроз синоаурикулярного узла
 2015-05-06
2015-05-06 1147
1147








