 Повторные измерения проводятся с интервалом не менее 2 мин. Если первые два измерения АД отличаются не более, чем на 5 мм рт.ст., измерения прекращают и за уровень АД принимают среднее значение этих величин. Если отличие > 5 мм рт.ст., проводится третье измерение, которое сравнивается по приведенным выше правилам со вторым, а при необходимости и четвертое измерение. Если в ходе этого выявляется прогрессивное снижение АД, то необходимо дать дополнительное время для расслабления пациента.
Повторные измерения проводятся с интервалом не менее 2 мин. Если первые два измерения АД отличаются не более, чем на 5 мм рт.ст., измерения прекращают и за уровень АД принимают среднее значение этих величин. Если отличие > 5 мм рт.ст., проводится третье измерение, которое сравнивается по приведенным выше правилам со вторым, а при необходимости и четвертое измерение. Если в ходе этого выявляется прогрессивное снижение АД, то необходимо дать дополнительное время для расслабления пациента.
Если отмечаются разнонаправленные колебания АД, то дальнейшие измерения прекращают и определяют среднее трех последних измерений (при этом исключают максимальные и минимальные значения АД).
 Во время первого визита пациента – измерять АД на обеих руках; в дальнейшем – на одной руке, всегда отмечая, на какой именно.
Во время первого визита пациента – измерять АД на обеих руках; в дальнейшем – на одной руке, всегда отмечая, на какой именно.
 При выявлении устойчивой значительной асимметрии (> 10 мм рт.ст. для АДс и 5 мм рт.ст. для АДд) все последующие измерения проводятся на руке с более высокими цифрами. В противном случае - на «нерабочей» руке.
При выявлении устойчивой значительной асимметрии (> 10 мм рт.ст. для АДс и 5 мм рт.ст. для АДд) все последующие измерения проводятся на руке с более высокими цифрами. В противном случае - на «нерабочей» руке.
1. Подготовка к процедуре:
1.1. Представиться пациенту, объяснить цель и ход процедуры.
1.2. Вымыть руки с использованием мыла и антисептика, осушить.
1.3. Придать пациенту удобное положение, усадить или уложить его.
 2. Выполнение процедуры:
2. Выполнение процедуры:
2.1. Обнажить руку пациента, расположив ее ладонью вверх на уровне сердца.
2.2. Наложить манжету тонометра на плечо пациента (на легкую одежду или салфетку). Между манжетой и поверхностью плеча должно помещаться два пальца (для детей и взрослых с маленьким объемом руки - один палец), а ее нижний край - на 2,5 см выше локтевой ямки.
2.3. Выяснить у пациента привычные и максимальные цифры АД.
2.4. Мембрану фонендоскопа поместить над проекцией плечевой артерии в области локтевой ямки, слегка прижав к коже.
2.5. После фиксации мембраны быстро накачать манжету до уровня, превышающего эти данные на 30 мм рт.ст.
2.6. Сохраняя положение фонендоскопа, начать спускать воздух из манжеты со скоростью 2-3 мм рт.ст. за сек. (при давлении > 200 мм рт.ст. допускается увеличение этого показателя до 4—5 мм рт.ст. за сек).
2.7. Запомнить по шкале на тонометре появление первого тона - это систолическое давление.
2.8. Отметить по шкале на тонометре прекращение громкого последнего тона - это диастолическое давление (для контроля полного исчезновения тонов продолжать аускультацию до снижения давления в манжете на 15-20 мм рт.ст. относительно последнего тона).
3. Окончание процедуры:
3.1. Сообщить пациенту результат измерения АД.
3.2. Обработать мембрану фонендоскопа антисептическим или дез. средством.
3.3. Обработать руки гигиеническим способом, осушить.
3.4. Записать результаты в соответствующую медицинскую документацию.
3.5. Об изменении АД у пациента сообщить врачу.
Примечание:
Ø если пациент не знает цифр своего АД, то примерный уровень его определяется путем нагнетания воздуха в манжету до исчезновения пульса (фиксируется пальпаторно)
Ø у больных > 65 лет, при наличии СД и у получающих антигипертензивную терапию, следует измерить АД через 2 мин пребывания в положении стоя;
Ø целесообразно измерять давление на ногах, особенно у больных < 30 лет (с помощью широкой манжеты, фонендоскоп располагается в подколенной ямке). Классификация уровней АД (мм рт. ст.)
| Категория АД | САД | ДАД |
| Оптимальное АД | <120 | <80 |
| Нормальное АД | 120-129 | 80-84 |
| Высокое нормальное АД | 130-139 | 85-89 |
| АГ 1-й степени (мягкая) | 140-159 | 90-99 |
| АГ 2-й степени (умеренная) | 160-179 | 100-109 |
| АГ 3-й степени (тяжелая) | ≥180 | ≥110 |
| ИГС | ≥140 | <90 |
Исследование пульса
1. Подготовка к процедуре:
1.1. Представиться пациенту, объяснить цель и ход процедуры.
1.2. Вымыть руки с использованием мыла и антисептика, осушить.
1.3. Приготовить часы с секундной стрелкой или секундомер.
1.4. Придать пациенту удобное положение, усадить или уложить его; предложить расслабить руки, при этом кисти и предплечья не должны быть на весу.
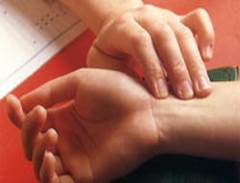 2. Выполнение процедуры:
2. Выполнение процедуры:
2.1. Взять руки пациента, свободно лежащие ладонями вниз. Прижать одновременно кисти пациента пальцами своих рук выше лучезапястного сустава так, чтобы 2, 3 и 4 пальцы находились над лучевой артерией (указательный палец - у основания большого пальца), а большой палец – на тыльной поверхности кисти;
2.2. Оценить следующие характеристики пульса:
- симметричность – совпадение пульсовых волн на обеих руках (если пульс симметричный, дальнейшее исследование проводить на одной руке);
- ритмичность – повторение пульсовых волн через равные промежутки (если интервалы между пульсовыми волнами различные, то пульс неправильный - аритмичный);
- частоту – количество пульсовых волн за 1 минуту;
- наполнение – характеризуется наполнением артерий кровью (если пульсовая волна хорошо ощущается, то пульс удовлетворительного наполнения; при снижении систолического объема крови – слабого наполнения, или пустой);
- напряжение – определяется по той силе, с которой необходимо прижать лучевую артерию, чтобы полностью прекратились ее пульсовые колебания; напряжение зависит от уровня АД и тонуса сосудистой стенки (если пульс исчезает при сдавлении – ненапряжен; если не исчезает при сдавлении – пульс напряженный).
3. Окончание процедуры:
3.1. Сообщить пациенту результаты исследования пульса.
3.2. Обработать руки гигиеническим способом, осушить.
3.3. Записать результаты в соответствующую медицинскую документацию.
Примечание:
Ø Начинайте определять частоту пульса в тот момент, когда секундная стрелка находится у цифры 12 (в этом случае вы не забудете, в какой момент был начат отсчет).
Ø Никогда не исследуйте пульс большим пальцем, так как он имеет выраженную пульсацию и вы можете сосчитать собственный пульс вместо пульса пациента.
Ø Данные, полученные при исследовании пульса, записывают в«Медицинскую карту стационарного больного», план по уходу или амбулаторную карту.
Ø В температурном листе частоту пульса отмечают красным карандашом. В графу «П» (пульс) заносят частоту пульса — от 60 до 160 в мин. При значениях частоты пульса от 60 до 100 «цена» деления равна 2, а более 100 - 4.
Измерение суточного диуреза и определение водного баланса
Диурез – это выделение мочи за известный промежуток времени.
Суточный диурез – общее количество мочи, выделенной пациентом в течение суток. Суточный диурез у взрослых 800 - 2000 мл и зависит от возраста, температуры и влажности окружающей среды, условий питания, физических нагрузок и других факторов и должен составлять 75-80% от количества выпитой жидкости; 20-25% жидкости выводится с потом, дыханием и стулом.
Суточный водный баланс — это соотношение между количеством введенной в организм жидкости и количеством выделенной жидкости из организма в течение суток. Учитывается жидкость, содержащаяся во фруктах, супах, овощах и т. д., а также объем парентерально вводимых растворов.
 2015-07-03
2015-07-03 463
463








