Уход. В условиях стационара для предупреждения перекрестной инфекции и реинфицирования необходимо помещать детей в боксы или палаты, соблюдая принцип циклического заполнения. Не менее 3 раз в день должна проводиться влажная уборка и кварцевание палат, В течение всего периода лихорадки или других проявлений интоксикации необходимо соблюдать постельный режим. Для облегчения дыхания головной конец кровати приподнима-
ют на 30". Запрещается тугое пеленание. Чтобы предупредить застойные явления в нижнезадних отделах легких, ребенка поворачивают с одного бока на другой, берут на руки.
В связи с нарушением внешнего дыхания особое значение приобретает аэротерапия. Палаты или боксы необходимо проветривать 5-6 раз в день по 20-30 минут. Оптимальная температура в палате — 18-20°С. Через 3-4 дня после нормализации температуры и устранения интоксикации разрешаются прогулки на улице или веранде при температуре не ниже 10-15flC, постепенно увеличивая их длительность с 10-15 минут до 1 часа и более.
Питание ребенка должно соответствовать возрасту и быть полноценным. При сильном и частом кашле исключают из рациопа продукты, частицы которых могут быть аспирированы (сухари, ягоды с косточками).
С целью восполнения недостающего объема пищи дополнительно вводится жидкость в виде питья. Дополнительное питье способствует разжижению и отделению мокроты. В качестве питья используют клюквенный и брусничный морсы, отвары шиповника, чер-пой смородины, сухофруктов, кислые сокя.
Важное значение имеет уход за кожей ребенка. Необходимо своевременно менять увлажненные потом или другими выделениями пеленки, нательное и постельное белье, следить за регулярностью физиологических отправлений.
Профилактика направлена па повышение сопротивляемости к охрану организма от инфекционных заболеваний. Первичная профилактика включает закаливание ребенка с первых месяцев жизни, рациопальное вскармливание, достаточное пребывание на свежем воздухе, хороший уход. Следует своевременно санировать очаги хронической инфекции, предупреждать и
124 Педиатрия для фельдшера
 активно лечить заболевания, способствующие развитию бронхолегочиой патологии.
активно лечить заболевания, способствующие развитию бронхолегочиой патологии.
Вторичная профилактика заключается в предупреждении повторных заболеваний и перехода острой пневмонии в затяжную или хроническую форму, включает своевременпое и адекватное лечение заболеваний органов дыхания до полного выздоровления; предупреж-депие реиифекции, особенно в первые два месяца после острой пневмонии.
Бронхиальная астма
Бронхиальная астма - это хроническое заболевание, характеризующееся периодически возникающими приступами экспираторной одышки (удушья), связанными с нарушением бронхиальной проходимости.
В детском возрасте выделяют три основные формы бронхиальной астмы: 1) атоническую, 2) инфекцион-но-аллергическую и 3) смешанную.
Этиология. В развитии атонической формы имеет значение сенсибилизация к неинфекционным аллергенам, к которым относятся пищевые и лекарственные аллергены, домашняя пыль, пыльца растений, шерсть и перхоть животных. Особую роль в возникновении инфекционно-аллергической формы играют вирусы (гриппа, парагриппа, PC-вирусы), бактерии и грибы. Развитию заболевания способствуют неблагоприятные психогенные и метеорологические воздействия, черезмерная физическая нагрузка.
Патогенез. В развитии всех форм бронхиальной астмы важное значение имеют аллергические механизмы. Склонность к аллергическим реакциям в значительной мере определяется наследственной предрасположенностью. Приступ бронхиальной астмы обусловлен обструкцией дыхательных путей вследствие повышенной чув-
внутренних органов
 ствятельности трахеи и бронхов к различным раздражителям. Нарушение проходимости бронхов связано с бропхоспазмом, воспалительным отеком слизистой оболочки, обструкцией мелких бронхов вязкой, плохо эвакуируемой мокротой.
ствятельности трахеи и бронхов к различным раздражителям. Нарушение проходимости бронхов связано с бропхоспазмом, воспалительным отеком слизистой оболочки, обструкцией мелких бронхов вязкой, плохо эвакуируемой мокротой.
Клиника. В течении заболевания выделяют следующие периоды: 1) предвестников; 2) приступныЙ; 3) поелеприступный; 4) межприетупный.
Период предвестников наступает за несколько минут, иногда дней до приступа и характеризуется появлением беспокойства, раздражительности, нарушением сна. Нередко отмечаются чихание, зуд глаз и кожи, заложенность и серозные выделения из носа, навязчивый сухой кашель, головная боль.
Приступ удушья характеризуется ощущением нехватки воздуха, сдавленней в груди, выраженной экспираторной одышкой. Дыхание свистящее, хрипы слышны на расстоянии. Маленькие дети испуганы, мечутся в постели, дети старшего возраста принимают вынужденное положение — сидят, наклонившись вперед, опираясь локтями на колени, ловят ртом воздух. Речь почти невозможна. Лицо бледное, с синюшным оттенком, покрыто холодным потом. Крылья носа раздуваются при вдохе. Грудная клетка в состоянии максимального вдоха, в дыхании участвует вспомогательная мускулатура. Мокрота при кашле отделяется с трудом, вязкая, густая. При перкуссии определяется коробочный звук. Аускультативно на фоне жесткого или ослабленного дыхания выслушивается большое количество сухих свистящих хрипов, нередко — крепитация. Тоны сердца приглушены, тахикардия.
В раннем возрасте у детей преобладают отек и гиперсекреция, поэтому приступ удушья развивается относительно медленно, протекает более продолжительно и тяжело.
Педиатрия для фельдшера
Болезни внутренних органов



 При легком течении заболевания приступы редкие, 1-2 раза в год, легко купируются. Средзетяжелые приступы возникают 1 раз в месяц, купируются применением протиеоаетматических средств, нередко вводимых парентерально. При тяжелом течении приступы удушья частые, длительные, трудно купируются и переходят в астматический статус, при котором приступ пе удается купировать в течение 6-8 часов и более.
При легком течении заболевания приступы редкие, 1-2 раза в год, легко купируются. Средзетяжелые приступы возникают 1 раз в месяц, купируются применением протиеоаетматических средств, нередко вводимых парентерально. При тяжелом течении приступы удушья частые, длительные, трудно купируются и переходят в астматический статус, при котором приступ пе удается купировать в течение 6-8 часов и более.
Развитие астматического статуса характеризуется нарастанием дыхательной недостаточности, при этом выслушивается большое количество сухих и/или влажных хрипов. Постепепнодыхание становится ослабленным, исчезают хрипы в легких — формируется «немое» легкое. При прогрессировать заболевания развивается гипоксеммческая кома.
В послеприступном периоде состояние больного постепенно улучшается, но в течение нескольких дней сохраняется влажный кашель с отхождением светлой слизистой мокроты, могут прослушиваться хрипы.
Диагностика. В общем анализе крови характерна эозинофилия. В мокроте обнаруживают пласты и гранулы зозинофилов, вытесненные из разрушенных клеток (кристаллы Шарко—Лейдена). В крови повышен уровень иммуноглобулинов Е. Для выявления специфического аллергена в межприступный период проводят кожные пробы с аллергенами. При необходимости — провокационные пробы.
Лечение. В лечении бронхиальной астмы выделяют следующие этапы:
1) проведение терапевтических мероприятий, на
правленных на купирование приступа;
2) противорецидивное лечение;
3) специфическая иммунотерапия.
Для купирования приступа применяют следующие препараты: адреналин, эуфиллин, сальбутамол, изадрин,
теофиллин, "еофедрин, солутан, беродурал и др. Оказание неотложной помощи при приступе бронхиальной лстмы проводят с учетом данных о дозах и сроках ранее применявшихся препаратов, тяжести развившегося приступа. Для купирования легких приступов брон-холитические средства используют в виде ингаляций или внутрь. При среднетяжелом приступе броихоли-ткки применяют в основном парентерально. В случае их неэффективности подкожно вводят 0,1% раствор адреналина, через 15 минут — 5% раствор эфедрина (в возрастной дозировке). Если эффекта нет, переходят к внутривенному введению 2,4% раствора эуфяллина, в тяжелых случаях прибегают к парентеральному введению преднизолона {3-5 мг/кг массы). Проводится ок-сигенотерахгая; показаны антигистаминные средства, транквилизаторы, муколитики и протеолитические ферменты. При выявлении признаков иммунологической недостаточности используют иммуностимулирующие препараты.
При пищевой бронхиальной астме особое значение в лечении имеет соблюдение безаллергенной диеты, разгрузочная диетотерапия, назначение сорбентов, кетотифена.
Лечение больных с тяжелым течением заболевания проводится в отделении интенсивной терапии.
В послеприступном периоде бронхиальной астмы больного переводят на медикаментозное лечение в амбулаторных условиях. На этом этапе детей и родителей необходимо обучить правильному выполнению ингаляций, убедить в необходимости точного соблюдения рекомендаций.
Профилактика. Первичная профилактика бронхиальной астмы заключается в наблюдении за детьми, страдающими обструктивным бронхитом, бронхиолитом, ете-нозирующим ларингитом, пищевой и лекарственной
Педиатрия для фельдшера
Болезни внутренних органов

 аллергией. Вторичная профилактика направлена на предупреждение приступов у больных бронхиальной астмой.
аллергией. Вторичная профилактика направлена на предупреждение приступов у больных бронхиальной астмой.
Болезни сердечно-сосудистой системы Врожденные пороки сердца
[Врожденные пороки сердца (ВПС) — это аномалии морфологического развития сердца и магистральных сосудов, возникшие на 28-й неделе беременности в результате нарушения процессов эмбриогенеза. \
Этиология, В первые 3 месяца беременности.отрицательное влияние на процесс формирования сердца чаще оказывают вирусные инфекции, (краснуха, корь, паротит, ветряная оспа, полиомиелит и др.)> пороки сердца у матери, экзогенные и эндогенные токсические продукты, ионизирующая радиация, гиповитаминозы, беременность в возрасте старше 35 лет, заболевания половой сферы. -
Наиболее принятым является разделение ВПС на «синие» (с цианозом) и «белые» (без цианоза). В зависимости от состояния гемодинамики в малом и большом кругах кровообращения ВПС делятся на 3 группы.
| Нарушения гемодинамики | без цианоза | с цианозом |
| 1. С обогащением малого круга кровообращения. | ОАП, ДМПП, ДМЖП | — |
| 2, С обеднением малого круга кровообращения | изолированный стеноз легочной артерии | Тетрада Фал л о |
| 3. С обеднением большого круга кровообращения | коарктация аорты | — |
■ Клиника. При всем разнообразии ВПС можно указать на ряд симптомов общего характера, которые дают возможность заподозрить существование одной из аномалий. При выраженном нарушении гемодинамики такие дети отстают в физическом развитии. У них довольно часто отмечаются одышка, бледность или циа- т.оз, деформация ногтевых фаланг («часовые стекла», «барабанные палочки»); деформация грудной клетки («сердечный горб*}. Расширение границ сердца, выслушивается систолический шум!.
В клиническом течении ВПС (независимо от их вида) отмечают три фазы. Первая фаза — первичной адаптации — ребенок'приспосабливается к нарушениям гемодинамики. По мере развития приспособительных защитных механизмов общее состояние улучшается, и больной вступает во вторую фазу — относительной компенсации. Когда будут исчерпаны все резервы защитных приспособительных механизмов, наступает третья — терминальная фаза, для которой характерно расстройство кровообращения, ие поддающееся лечению.
Пороки с обогащением малого круга кровообращзния Это пороки, общим анатомическим признаком которых является патологическое сообщение мел-еду малым и большим кругами кровообращения со сбросом крови из артериального русла в венозное (левоправыи шунт) (рис. 7).
Открытый артериальный (Боталлов) проток (ОАП) — это один из наиболее часто встречающихся пореков. В нормальных условиях артериальный проток сразу после рождения перестает функционировать и облитерируется в первые 2-3 мес, редко в более поздние сроки. При возвращении протока развивается порок, при котором через отверстие в проток часть крови из аорты сбрасывается в легочную артерию. В результате
5. Зак. 42
| Педиатра я для фельдшера |
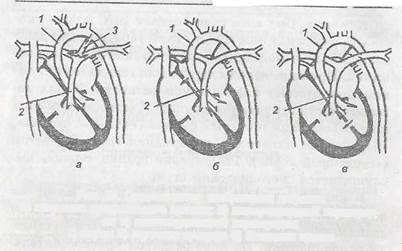 Рис. 25. Схематическое изображение дефекта: з) открытого артериального протона; 6) межпредеердиой перегородки; в) межжелудочковой перегородки; 1) аорта; 2) лэгочнзя артерия; 3) Ботаплов проток
Рис. 25. Схематическое изображение дефекта: з) открытого артериального протона; 6) межпредеердиой перегородки; в) межжелудочковой перегородки; 1) аорта; 2) лэгочнзя артерия; 3) Ботаплов проток
В большой круг кровообращения поступает недостаточное количество крови, а в малый круг — избыточное. Четкие клинические признаки обычно появляются на 2-3 году жизни. Характерны одышка, повышенная утомляемость, боли в области сердца. Максимальное давление соответствует норме-, минимальное давление низкое, особенно s положении стоя. Пульс скачущий. Перкуторно границы сердца расширены в основном влево и вверх, при развитии легочной гкпертевзии увеличиваются и правые отделы сердца. Аускулътатив-но — во II межреберье слева от грудины систолический шум, который проводится на аорту, шейные сосуды и в межлопаточнуга область.
Дефект межпредйердной перегородки (ДМПП) является также частой аномалией сердца у детей. Этот ВПС у девочек встречается чаще, чем у мальчиков. Отверстие бывает различной величины и в разных частях перегородки вплоть до полного ее отсутствия. Величина дефекта во многом определяет степень ге-модинамических расстройств, Кровь через дефект перегородки частично забрасывается из левого предсер-
Болезни внутренних органов
 дня в правое (шунт слева направо}. В правой половине сердца повышается систолическое, а затем диаето-лическое давление, происходит гипертрофия правого
дня в правое (шунт слева направо}. В правой половине сердца повышается систолическое, а затем диаето-лическое давление, происходит гипертрофия правого
предсердия.
Обращает на себя внимание выраженная бледность кожных покровов, иногда расширение и пульсация шейных вен. Примерно у половины детей отставание в физическом развитии. Имеется предрасположенность к респираторным заболеваниям. При аускультации. выслушивается систолический шум во 11-Ш межреберье слева от грудины.
Дефект межжелудочковой перегородки (ДМЖИ) — порок встречается относительно часто. При расположении дефекта в мышечной части перегородки (болезнь Толочинова-Роже) диаметр отверстия небольшой (до 1 см), и гемодинамические сдвиги не отражаются на состоянии здоровья ребенка. Дефекты в ыембранозной части более широкие, к значительная часть крови из левого желудочка сбрасывается в правый. Оба желудочка работают с большой нагрузкой.
Малый дефект в мышечпой части межжелудочковой перегородки может ае вызывать каких-либо жалоб больного. Однако при обследовании ребенка как бы случайно выявляется грубый скребущий систолический шум с эпицентром в IV—V межреберье слева от груди'ёы. При высоких дефектах в мембранозной части перегородки у больных отмечается быстрая утомляемость, одышка, периодически кашель, цианоз, нередко отставание в физическом развитии. Грудная клетка часто деформирована. Верхушечный толчок высокий, разлитой, смещенный вниз. Перкуторно — границы сердца расширены в поперечнике и вверх. При аускультации слева от грудины выслушивается систолический шум, который проводится во всех направлениях и на спину.
Педиатрия для фельдшера
Болезни внутренних органов
 | |||||
 | |||||
 | |||||
 |
 |
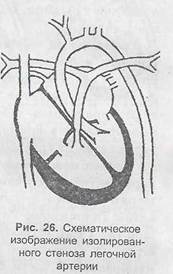
Пороки с обеднением малого круга кровообращения Изолированный стеноз легочной артерии. Имеются различные анатомические варианты этого порока, наиболее распространенным является клапанный стеноз ле-1! точной артерии (рис. 8). При этом пороке затруднен переход крови из правого желудочка в легочную артерию и наблюдается обеднение малого круга кровообращения.
Клинически имеют место жалобы на быструю утомляемость и боли в области сердца, одышку, обращает на себя внимание бледность. При перкуссии определяется расширение границ сердца преимущественно вправо. Во II межреберье слева от грудины выслушивается грубый систолический шум, который проводится в левую подключичную область и на сонные артерии. I тон на верхушке усилен, II тон на легочной артерии ослаблен или отсутствует. -
Болезнь Фалло (триада, тетрада, пентада). Наиболее распространенной формой йсиних» пороков сердца, протекающих с цианозом, является тетрада Фалло. Порок включает сочетание четырех аномалий: 1} стеноз легочной артерии;
2) дефект межжелудочковой перегородки;
3) транспозиция аорты вправо;
4) гипертрофия правого желудочка.
Малый круг кровообращения недостаточно обеспечивается кровью. В большой'круг через аорту, «сидя-
щую верхом» над дефектом в межжелудочковой перегородке, поступает смешанная кровь — артериальная из левого и венозная из правого желудочка. В связи с сужением легочной артерии и повышенным давлением в аорте правый желудочек гипертрофируется.
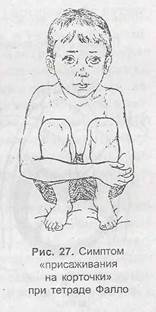
Цианоз, иногда заметный сразу после рождения, с возрастом усиливается. Одышка у грудных детей появляется при небольшой физической нагрузке, при кормлении. Нередки приступы цианоза с потерей сс-знания, судорогами у грудных детей. У детей старшего возраста чаще отмечаются более легкие приступы, so время которых ребенок принимает вынужденное положение — присаживается на корточки или ложится ничком {рис. 9). Дети жалуются па головные боли, головокружение, обмороки. Как правило, имеют место отставание в физическом развитии, деформация пальцев {«барабанные палочки»)1 {рис. 10).

 134 Педиатрия для фельдшера
134 Педиатрия для фельдшера
 При аускультации во II и III межреберье выслушивается грубый продолжительный систолический шум, II тон в области легочной артерии ослаблен. Б периферической крови повышается уровень гемоглобина и количество эритроцитов («сгущение» кропи).
При аускультации во II и III межреберье выслушивается грубый продолжительный систолический шум, II тон в области легочной артерии ослаблен. Б периферической крови повышается уровень гемоглобина и количество эритроцитов («сгущение» кропи).
Пороки с обеднением большого круга крозосбращеиия
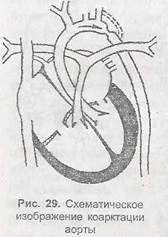 |
Коарктация аорты — сужение грудного отдела аорты ниже уровня устья левой под-кдючичпой артерии (рис. 11). Степень и протяженность сужения могут быть различны. Сосуды нижней половины тела получают мало крови. Выше места сужения'наблюдается гипертепзия, распространяющаяся на сосуды головы, плечевого пояса, верхних конечностей. Жалобы появляются поздно и связаны с синдромом гипертонии и декомпенсацией сердечной деятельности. Больные жалуются на головную боль, головокружения, шум в ушах, одышку, утомляемость. При осмотре бросается в глаза лучшее развитие верхней половины туловища в сравнении с нижней. Отмечаются ишемические боли в животе и икропожных мышцах. Одним из основных клинических симптомов является разница в показателях АД на верхних и нижних конечностях. Характерно высокое артериальное давление (до 250-300 мм рт. ст.) на верхних конечностях, и одновременное снижение его (иногда до нуля) на нижних. Пульс на нижних конечностях слабый, на верхних ■— напряженный. Перкуторно -
Болезни внутренних органов 135

 границы сердца расширены влево. Аускультативно — акцент II топа иад аортой, ипогда нехарактерный систолический шум над основанием сердца или в меж-лопаточпом пространстве.
границы сердца расширены влево. Аускультативно — акцент II топа иад аортой, ипогда нехарактерный систолический шум над основанием сердца или в меж-лопаточпом пространстве.
Диагностика ВПС оеповывается на. данных анамнеза, клинических проявлениях и данных дополнительных методов исследования: электрокардиография ■ (покажет гипертрофию различных отделов сердца), фонокарднография (запишет шум, его характер, локализацию), рентгенограмма органов грудной клетки (при обогащении малого круга кровообращения отмечаются признаки застоя крови, изменение формы сердца за счет гипертрофии различных его отделов), ангиография'сердца, зондирование сердца, ультразвуковое исследование.
Лечение. Основным методом лечения ВПС является, хирургическая операция. Наиболее благоприятный срок для оперативного лечения — 3-12 лет. Консервативное лечение включает неотложную помощь пр~й остро наступивших сердечной недостаточности и ги-поксическом приступе, лечение других осложнений и поддерживающую терапию.
Лечение может быть паллиативпое, облегчающее состояние больного и предотвращающее раннее наступление летального исхода. Радикальное лечение приводит к нормализации гемодинамических нарушений.
Ревматизм
Ревматизм — системное заболевание соединительной ткани воспалительного характера с преимущественным поражением сердечно-сосудистой системы.
Наиболее часто ревматизмом болеют дети школьного возраста. Ревматизм является основной причиной приобретенных пороков сердца.

13 6 П едиа трия для фельдшера
Этиология. В настоящее время наиболее признанной и подтвержденной большим количеством фактических данных является теория стрептококковой этиологии ревматизма (бета-гемолитический стрептококк группы А). Установлена связь между началом заболевания и перенесенной стрептококковой инфекцией, в основном в виде ангины (обострения хронического тонзилита, скарлатины), назофариыгита, синусита, отита. Возможна ассоциация бета-гемолитического стрептококка и вируса.
Патогенез. Сущность ревматического процесса тесно связана с развитием аллергических реакций в организме. На то, что ревматизм — аллергическое заболе-вапие, указывает тот факт, что/клинические симптомы появляются не сразу после стрептококковой инфекции, а через 2-3 недели/Это время необходимо. для образования антител. «Шбк-органсм» при ревматизме является соединительная ткань, поэтому клинические проявления заболевания полиморфны. Преимущественно поражается сердце, так как токсины, стрептококки обладают кардиотропностью и вызывают дезорганизацию соединительной ткани. Поврежденная ткань приобретает антигенные свойства, что приводит к образованию аутоантител и дальнейшему повреждению соединительной ткани, т. е. возникает аутоиммунный' процесс.
Клиника. Клинические проявления ревматизма разнообразны и зависят от локализации ревматического процесса и степепи его активности.
В типичных случаях заболевание развивается через 2-3 педели после перенесенной стрептококковой инфекции, и характеризуется подъемом температуры, появлением симптомов интоксикации, одышки, тахикардии, сердцебиения, бледности кожных покровов, глухости сердечных тонов, что указывает на развитие рев-
Болезни внутренних органов
 мокардита (поражение сердца). Наиболее часто встречаются миокардит, эндокардит и их сочетание — зн-домиокардит, реже перикардит.
мокардита (поражение сердца). Наиболее часто встречаются миокардит, эндокардит и их сочетание — зн-домиокардит, реже перикардит.
Миокардит может быть очаговым и диффузным. Диффузный миокардит протекает более тяжело. При появлении первых признаков миокардита наблюдают-ся ухудшение общего состояния, расстройство сна, снижение аппетита, повышенная утомляемость, головная боль, неприятные ощущения и боли к области сердца, сдышка, субфебрильная температура, бледность. Субъективные жалобы у детей в отличие от взрослых сыра-жены нерезко. Тахикардия характеризуется большим упорством, не исчезает даже во сне. Снижается артериальное давление. Границы сердца расширены. На верхушке выслуготшается мягкий систолический шум.
Эндокардит.] Ревматический процесс в эндокарде почти всегда локализуется в области клапанов. Наиболее часто поражается митральный, реже аортальный клапан. Начинается эндокардит обычно с повышения температуры до 38—39°С, ухудшения состояния, появления бледности, потливости, болей в области сердца. При ауекультации на верхушке и в V точке появляется грубый систолический шум, который проводится в подмышечную область. При поражении аортального клапана вдоль левого края грудины выслушивается «льющийся» диастолический шум.
Перикардит. Как изолированный процесс почти не встречается. Как правило, он присоединяется к эндокардиту и миокардиту. При фибринозном (сухом) перикардите появляются боли в области сердца, одышка, выслушивается шум: трения перикарда.
Экссудативный (выпотпой) перикардит сопровождается резким ухудшением состояния. Появляется выраженная бледность, цианоз губ, набухание шейных вен, нарастает одышка. Больной принимает вынужденное
Педиатрия для фельдшера
Болезни внутренних органов


 положение сидя. Пульс частый, слабого наполнения. Артериальное давление снижено. Границы сердца рас-. ширены, тоны сердца глухие. Развивается сердечнососудистая недостаточность.
положение сидя. Пульс частый, слабого наполнения. Артериальное давление снижено. Границы сердца рас-. ширены, тоны сердца глухие. Развивается сердечнососудистая недостаточность.
Генерализованный характер патологического процесса определяют внесердечные проявления ревматизма, к которым относятся: полиартрит, малая хорея, поражения кожи и ряда внутренних органов.
Ревматический полиартрит обычно возникает в начале заболевания. Чаще поражаются средние суставы (коленные, голеностопные, локтевые и лучезапяст-ные), Для ревматического полиартрита характерны летучесть болей, симметричность и множественность поражения суставов. Суставы опухают, резко болезненны, кожа над ними гиперемирована, горячая на ощупь. Клинические проявления полиартрита сохраняются в течение 2-3 недель, а при лечении несколько дней. Деформаций суставов не остается. В последнее время частой формой ревматического полиартрита стали артралгии, для которых характерна болезненность суставов при отсутствии видимых изменений в них.
Специфические поражения кожи при ревматизме в виде аннуляриой эритемы и ревматических узелков в последнее время встречаются редко. Анпуляриая эритема проявляется в вкде розовых кольдевидных элементов, иногда зудящих, не возвышающихся над поверхностью кожи и образующих кружевной рисунок. В течение дня кольцевидная эритема может несколько раз исчезать и вновь появляться.
Ревматические узелки в настоящее время встречаются редко, могут быть различной величины, болезненны, плотпые на ощупь, неподвижные, кожа над ними не изменена, локализуются в области крупных суставов, по ходу сухожилий, исчезают медленно, следов не оставляют.
Особенностью течения ревматизма у детей является вовлечение в патологический процесс нервной системы в пиде малой хореи. Заболевание начинается постепенно, с появления эмоциональной неустойчивости (раздражительности, плаксивости), общей слабости, двигательного беспокойства. Типичная клиническая картина хореи развивается череч 2-3 недели после начала заболевания:
1) гиперкинезы (непроизвольные порывистые дви
жения различных мышечных групп, усиливающиеся
при эмоциях, воздействии внешних раздражителей и
исчезающие во сне);
 2015-10-14
2015-10-14 775
775








