Ведущей жалобой является боль. Вначале она носит неопределенный характер, нередко локализуется в области эпигастрия, пупка, иногда разлитая по всему животу. При локализации язвы в желудке боль усиливается вскоре после еды, при язве двенадцатиперстной кишки боли появляются через 2—3 часа после еды, и особенно характерны ночные и «голодные» боли.
Болевой синдром нередко сопровождается диспеп-тическими расстройствами, выраженность которых вырастает по мере увеличения продолжительности заболевания. Аппетит у большинства детей не нарушен. Усиливается эмоциональная лабильность, нарушается сон. Отмечается усиленное потоотделение. Независи-
мо от локализации язвы отмечается болезненность при пальпации в области эпигастрия.
Язвенная болезнь желудка у детей чаще протекает при нормальной или пониженной кислотности, язвенная болезнь двенадцатиперстной кишки — при высоких ее показателях.
На основании клинико-эндоскопических. данных выделяют 4 стадии язвенной болезни: 1) ^свежая язва»; 2) начало зпителизащш язвенного дефекта; 3) заживление дефекта слизистой оболочки; 4) клинико-эндос-копическая ремиссия.
Заболевание у детей протекает, как правило, доброкачественно, реже дает осложнения: кровотечение, пе-нетрацию, перфорацию, деформацию луковицы двенадцатиперстной кишки.
Течение заболевания чаще всего рецидивирующее, обострения наблюдаются в весеяне-осенний период.
Диагностика. Помимо эндоскопического исследования в диагностике язвенной болезни информативны: рентгенологическое исследование желудка и двенадцатиперстной кишки с барием1 (симптом «питай»), повторные определения скрытой креви в кале, фракционное зондирование желудка.
Лечение хронических заболеваний желудка и двенадцатиперстной кишки
Терапия хронических заболеваний желудка и двенадцатиперстной кишки проводится комплексно с учетом периода болезни и осуществляется поэтапно:
I этап — стационарное лечение периода обостре
ния;
II этап — диспансерное наблюдение и лечение в
периоде клинической ремиссии и сезонная профилак
тика рецидивов в условиях поликлинники;
Педиатрия для фельдшера
Болезни внутренних органов


 III этап — санаторное лечение в периоде клинической и неполной эндоскопической ремиссии.
III этап — санаторное лечение в периоде клинической и неполной эндоскопической ремиссии.
Основное условие лечения хронического гастрита и язвенный болезни — создгние оптимального режима дня и рациональное питание.
I этап — стационарное лечение. Назначается постельный режим па 2-4 педели.
Диетотерапия строится по принципу химического, механического и термического щажения желудка. Режим питания 5-6 раз в сутки с интервалами между кормлениями 3-3,5 часа. Назначаются лечебные столы JSJ2 1а, 16, 1 (по Певзнеру). Стол № 1а показан в первые 5-10 дней; Хч 16 — в течение 10-20 дней; стол №1 до конца периода обострения. При гастрите с пониженной секреторной функцией назначают диету с включением со-когонных блюд (мясные бульоны, кислые ягодные соки).
1. Проведение медикаментозной терапии направлено яа:
1). устранение этимологического фактора;
2). коррекцию нарушений секреторной функции желудка;
3). стимуляцию процессов регенерации;
4). купирование болевого синдрома.
При обострении язвенной болезни используют антибактериальные препараты («Де-но'л», трихопол, фу-разалидон, амоксипкллин).
При пониженной секреторной функции с целью коррекции секреции используют желудочный сок, пепсин, абомин, ацедин-пепсин. При повышенной секреторной функции желудка применяют антоцкдные препараты, уменьшающие агрессивность соляной кислоты и пепсина («Бекарбон», «Беластезин», «Алъмагелъ», «Фосфалюгель», «Гастал», «Маалокс», «Викаир», «Ви-калии»); блокаторы И2-рецепторов гистамина («Циме-тидин» «Ранитидин»).
Регенерации слизистой оболочки способствуют об-лепиховое масло, солкосерил, метилурацил.
2. Для купирования болевого синдрома назначают антиспастические препараты (папаверин, платифиллия, беладонва, но-шпа). Показаны цсрукал, беморал (нормализуют моторику желудка). При повышенной возбудимости назначают седативные препараты: валериана, бром, пустырник, транквилизаторы.
Широко используется физиотерапия (электросон, электролечение — ионофорез с папаверином, новокаином}, термотерапия (диатермия, аппликации парафина или озокерита), ультразвук.
Проводится лечебная физкультура и массаж.
XI этап — диспансерное наблюдение осуществляют участковый педиатр и гастроэнтеролог.
Протпиеорецидивное лечение проводится курсами в 1-2 месяца в осенне-зимний и весенне-летний период. Диспансерное наблюдение проводится в течение всего периода детства.
III этап —■ санаторное лечение назначают через 3-7 месяцев после выписки из стационара (Желен-новодск, Ессентуки, Трускавец, Боржоми, Друскинен-скай, Джермук). Слабоминерализованные воды употребляются в теплом виде (газы предварительно удаляют) из расчета 3—4 мл на 1кг матсы тела 3 раза Б дент,.
При гиперсекреции воду назначают за 1-1,5 ч, а при гипосекреции — за 20-30 мин до еды, при ыормо-секреции — за 40-45 минут до еды.
Профилактика. Предупреждение физических и эмоциональных перегрузок, соблюдение принципов рационального питания, своевременное выявление и санация очагов хронической инфекции — являются мероприятиями первичной профилактики хронического гастрита. Вторичная профилактика включает
Педиатрия для фельдшера
Бояезни внутренних органов



 мероприятия, направленные па ликвидацию сезонных обострений.
мероприятия, направленные па ликвидацию сезонных обострений.
Дискинезии желче вы водящих путей
Диекинезии желчевыводящих путей (ДЖВП) — функциональные расстройства тонуса желчного пузыря и протоков, приводящие к нарушениям оттока желчи из печени и желчного пузыря в 12-перстную кишку.
Этиология. Наиболее часто причинами ДЖВП являются интенсивные психические нагрузки, заболевания желудочно-кишечного тракта, глистная инвазия, погрешности в диете, малоподвижный образ жизни.
Патогенез. Изменения нейрогуморальной регуляции и тонуса вегетативной нервной системы приводят к нарушению процессов регуляции желчевыделения. В зависимости от преобладания симпатической или парасимпатической нервной системы происходит стойкий спазм или гипотония сфинктеров желчных путей. Б результате нарушается ритм оттока желчи, изменяются ее состав и свойства.
Клиника. Выделяют две основные формы дискинезии желчевыводящих путей: гипотоническую и гипертоническую.
Гипотоническая форма ДЖВП характеризуется постоянными, воющими, тупыми болями и чувством распирапия в правом подреберье или вокруг пупка, уменьшающимися при приеме желчегонной пищи (яйца, соки). Отмечаются диспептические расстройства (горечь во рту, отвращение к жирной и жареной пище, тошнота, иногда рвота, неустойчивый стул). Дети часто жалуются на общую слабость, быструю утомляемость.
При холецистографии выявляется увеличенный в размерах желчный пузырь с нормальным или замедленным опорожнением (в зависимоти от степени со-
хранности тонуса), поперечник желчного пузыря уменьшается менее чем на 50% после приема желчегонного завтрака (яичный желток).
При фракционном дуоденальном зондировании отмечается укорочение времени открытия сфинктера Одди (в норме — 5 + 2 мин). При сохранном тонусе желчного пузыря увеличение объема порции «Be, нормальное или высокое скорость истечения желчи. При сниженном тонусе желчного пузыря объем порции «В» уменьшен и снижена скорость ее выделения.
Гипертоническая форма ДЖВП сопровождается приступообразными болями в правом подреберье, иногда иррадиирующими в правое плечо или лопатку, усиливающимися при приеме пищи. Нередко появляются кратковременные диспептические расстройства. У большинства больных имеют место симптомы вегетососуди-стой дистонии: повышенная утомляемость, раздражительность, вспыльчивость, головные боли, потливость. При пальпации определяется болезненность в правом подреберье, положительные желчепузырные симптомы (Кера, Орткера, Мюсси).
При холецистографии определяются малые размеры желчного пузыря и сокращение его размеров более чем на 50% после дачи пробного завтрака.
При фракционном дуоденальном зондировании выявляется удлинение времени открытия сфинктера Одди, уменьшение объема порции «В», увеличение скорости истечения порции <-В» (уменьшение времени истечения).
Лечение. 1. Важное место в лечении ДЖВП занимает диетотерапия: исключение жирных, жаренных, острых блюд, мясных и рыбных бульонов, жирных сортов мяса, копченостей, консервов, сдобного теста (диета № 5 по Певзнеру). Доказано дробное питание 4-5 раз в день. Детям с гипотоническим типом ДЖВП необходимо включать в рацион желчегонные продукты {слив-
Педиатрия для фельдшера
Болезни внутренних органов


 ки, яйца, растительное и сливочное масло, фрукты, ягоды, овощи).
ки, яйца, растительное и сливочное масло, фрукты, ягоды, овощи).
2, Рекомендуется газированная минеральная вода
комнатной температуры («Трускавец», «Ессентуки» 17,
«Боржоми», «Арзни»).
При гипертопическом типе ДЖВП используется минеральная вода без газа в теплом виде, небольшими порциями («Славяновекая», «Смирновская», «Нарзан» 7, < Ессентуки» 4, 20).
3. При выраженном болевом синдроме назначают
постельный режим.
Медикаментозное лечение проводят с учетом типа ДЖВП.
При гипертопическим типе назначают спазмолитики (но-шпа, папаверин, платифиллин), холинолити-ки («Бекарбон», «Белластезин», метации). Обязательно назначают тепловые процедуры (аппликации пара- фина) озокерита), электрофорез с папаверином и новокаином.
При гипотоническом типе назначают желчегонные средства: холекииетики (препараты, усиливающие отток желчи): сорбит, ксилит, сульфат магния; холере-тики (препараты, стимулирующие выработку желчи): «Аллохол», «Холагон» «Холензим», «Фламин», «Холо-сас», а также желчегонные травы (кукурузные рыльца, бессмертник).
Для ликвидации застоя желчи проводят тюбаж; по методу Демьянова.
Применяют седативные препараты (брат, валериана), общеукрепляющие и тонизирующие препараты {элеутерококк, пантокрин). Рекомендуются лечебная физкультура.
Профилактика. Укрепление нервной системы, организация рационального питания, лечение сопутствующих заболеваний желудочно-кишечного тракта.
Гельнинтозы
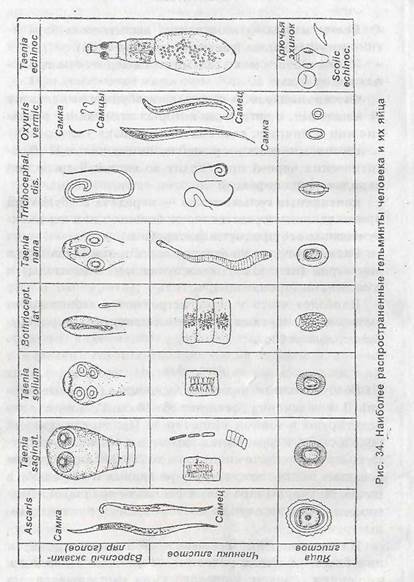
Гельмиптозы— заболевания, вызываемые паразитическими червями (гельминтами) (рис. 34),
Эпидемиологически гельминтозы делятся на три основные группы:
бногельминтозы — передача возбудителя человеку от животных, в организме которых происходит развитие яиц и личинок гельминтов (тениоз);
геогельмштшы — развитие яиц а личинок паразитических червей происходит во внешней среде (аскаридоз, трихоцефалез);
контактные гельмямтозы — передача возбудителя происходит непосредственно от больного или через окружающие его предметы (знтеробиоз).
Различают три основных класса гельминтов: круглые черви (нематоды), ленточные черви (цестоды) и сосальщики (трематоды).
Наиболее часто у детей встречаются заболевания, вызываемые круглыми червями: аскаридоз, трихоцефалез, энтеробиоз.
Аскзридаз
Возбудителями являются аскариды (круглые черви). Длина аскарид достигает 25—40 см. Гельминты паразитируют в топком кишечнике. Продолжительность жизни около I года. Самка паразита в течение суток откладывает в просвете кишечника до 200 000 яиц, которые попадают во вкешшою среду с фекалиями и дозревают в почве. Механизм заражения фекально-оральный. Факторами передачи служат почва, овощи, фрукты, грязные руки.
Патогенез, Яйца гельминта попадают в почву и при благоприятных условиях созревают. Попадая в кишечник, оболочка зрелого яйца растворяется, из
Болезни внутренних органов

|
него выходит личинка, которая пробуравливает стенку кишечника, попадает в венозные сосуды и с током крови заносится в легкие. Через стенку альвеол личинка мигрирует в бронхиолы и бронхи, откуда с мокротой попадает в полость рта и проглатывается. Попадая вторично в просвет тонкого кишечника, личинки превращаются во взрослых гельминтов.
С момента заглатывания яйца до развития зрелой аскариды проходит 75-90 дней.
Клиника. В цикле развития аскариды различают две фазы; миграционную и кишечную.
В миграционной фазе личинки аскарид оказывают механическое и сенсибилизирующее действие на организм, и-роявляющееся в виде аллергических высыпаний на коже, кашля, болей в груди. Нередко развиваются бронхиты, ппевмонии, эозипофильные инфильтраты в легких. Возможна субфебрильная температура. ■
Б кишечной фазе аскаридоз может проявляться в виде желудочно-кишечной формы- (слюнотечение, тошнота, схваткообразные боли в области пупка, появляющиеся чаще после еды, поэтому дети, боясь, болей или тошноты с рвотой, отказываются от пищи и худеют п гипотонической формы (слабость, утомляемость, понижение артериального давления); неврологической формы (головокружение, головная боль, тревожный сон, скрежетание зубами во сне, рассеянность, вегетоессу-дистые расстройства).
При большом скоплении аскарид в кишечнике может развиться кишечная непроходимость.,
В периферической крови обнаруживается анемия, эозинофилия, ускоренная СОЭ. Диагноз основывается на клинических симптомах и обнаружении яиц аскарид в кале.-'
Лечение. В миграционную фазу назначают димедрол, хлорид кальция, глюконат кальция.
Педиатрия для фельдшера
внутренних органов


 .Специфическая терапия гельминтозов включает в себя назначение антигельминтыых средств: \комбант-рин, пиперазина, вермокс (мебендазол), нафтамон, ди- фелцл, пирантел, фенасал, декарис, экстракт мужского папоротника, семя тыквы.
.Специфическая терапия гельминтозов включает в себя назначение антигельминтыых средств: \комбант-рин, пиперазина, вермокс (мебендазол), нафтамон, ди- фелцл, пирантел, фенасал, декарис, экстракт мужского папоротника, семя тыквы.
Профилактика. Массовое обследование населения и лечение выявленных случаев аскаридоза.
Рекомендуется ежегодное обследование детей дошкольных учреждений, учащихся младших классов, работников парниковых, овощеводческих хозяйств, овощных магазинов. Более надежные и быстрые результаты можно пслучить путем тщательной обработки канализационных сточных вод и фекалий перед их использованием в качестве удобрений, а также соблюдение мер личной гигиены и употребления чисто вымытых фруктов и овощей.
Трихоцефзлез
Возбудителем заболевания являются власоглавы, паразитирующие в толстом кишечнике. Яйца власоглава выделяются с фекалиями и, попадая в почву, при благоприятных условиях созревают в течение 2-4 недель. Затем попадают в организм человека через грязные руки, воду, немытые овощи и фрукты. Из созревших яиц выделяется личинка, которая внедряется в слизистую оболочку кишечника передним нитевидным отделом тела. Власоглавы питаются кровью, что ведет? к развитию анемии. Продолжительность жизни паразита до 5 лет.
Клиника. У большинства детей трихсцефалез протекает бессимптомно. У некоторых больных понижается аппетит, появляются тошнота, рвота, слюнотечение, боли в правой подвздошной области и около пупка, вздутие живота. В тяжелых случаях появляются симптомы поражения нервной системы: головокружения, го-
ловные боли, беспокойный сон, обморочные состояния. В периферической крови наблюдаются признаки анемии, лейкоцитоз. Диагноз подтверждается обнаружением яиц власоглава в кале.
Лечение и профилактика трихоцефалеза аналогичны таковым при аскаридозе.
Эытеробиоз
Возбудителем заболевания является острица, небольшой круглый гельминт, длиной около 1 см, паразитирующий в нижних отделах тонкого и толстого кишечника. Источником заражения является человек. Механизм передачи заболевания — контактный. Факторы передачи: грязные руки, одежда, постельное белье, домашняя пыль.
Взрослые самки откладывают яйца в перианальных складках, после чего гибнут. Отложенные яйца дозревают в течение S часов.
Движение остриц вызывает зуд в области ануса. Больные расчесывают зудящие места, яйца остриц при этом загрязняют кожу рук, скапливаются под ногтями. С рук яйца могут попасть в рот ребенка или на продукты питания, в результате возникают повторные заражения.;■
Продолжительность жизни остриц — 3-4 недели, однако постоянные повторные заражения приводят к длительному течению болезни.
Клиника. Основной симптом — зуд в перианаль-ней области, который при интенсивной инвазии становится постоянным и мучительным, что приводит к бессоннице. Зуд возникает в вечернее или ночное время. Ребенок плохо спит, становится раздражительным, нередко появляются схваткообразные боли в животе. У девочек возможно развитие вульвовагинитов при заползании остриц в половые органы. Длительная ин-
Педиатрия для фельдшера
Болезни, внутренних органов


 вазия приводит к нарушению нервно-психического развития детей, проявляющегося в ослаблении памяти и плохой успеваемости в школе..
вазия приводит к нарушению нервно-психического развития детей, проявляющегося в ослаблении памяти и плохой успеваемости в школе..
Диагноз подтверждается при исследовании кала на яйца гельминтов, соскоба с перианальных складок.
Лечение. Медикаментозное лечение рекомендуется проводить всем инвазированным лицам. Назначают: комбантрин, пиперазина адипинат, вермокс (мебеяда-зол), нафтамоп, дифезил, пирантел, фенасал, декарис, экстракт мужского папоротника, семя тыквы. /
Во время лечения и три дня после отмены антк-гельминтных средств ребенку необходимо делать очистительные клизмы, вечером и утром мыть его под душем, 2 раза в сутки менять трусы, ежедневно менять или проглаживать нательное и постельное белье, коротко стричь ногти, смазывать подногтевые пространства йодом или спиртом.
Профилактика. Чтобы избежать реинфекции (повторного заражения), необходимо уделять особое внимание 'соблюдению правил личной гигиены bis только больным ребенком, но и членами его семьи.'
Болезни почек
Гломерулонефрит
Гломерулонефрит (ГН) в настоящее время рассматривается как инфекционно-аллергическое заболевание. Поражается в основном клуоочковыи аппарат почек. Наиболее часто страдают дети младшего школьного возраста (7-12 лет). Чаще болеют мальчики.
Этнология. ГН следует рассматривать как полизти-логическое заболевание, при котором роль пускового ме-
ханизма (фактора) могут выполнять бета-гемолитический стрептококк группы А, стафилококк, вирусы.
Предрасполагающими факторами развития ГН могут быть: профилактические прививки, наличие хронических очагов инфекции, частые ОРВИ, отягощенная наследственность, аллергия.
Провоцирующие факторы: переохлаждение, снижение сопротивляемости организма.
Патогенез. Е настоящее время доказано, что ведущим звеном в патогенезе повреждения почки является аутоиммунный процесс, который заключается в следующем: микроб, действуя на базальную мембрану почки, изменяет свойства ее белка, который приобретает свойства антигена (аутоантигена). В организме в ответ на антигены вырабатываются антитела, что приводит к образованию комплекса антиген-антитело. Циркулируя в крови, комплексы оседают на базальной мембране клубочков, вызывая повреждение сосудистой стенки. Симптомы поражения почек наблюдаются после затихания предыдущего заболевания, микроб или вирус в почечной ткани не обнаруживается, следовательно, изменения в почках при ГН происходят не в результате прямого токсического действия микробов, а вследствие иммунных процессов.
Клиника ГН у детей чаще начинается остро. Через 1—3 недели после перенесенной инфекции появляются недомогание, головные боли, тошнота, рвота, повышается температура. Дети становятся вялыми, жалуются на слабость, снижение аппетита.
Острый ГН характеризуется триадой синдромов: отёчный, гипертензиоииый, мочевой.
Отеки — один из самых ранних признаков острого ГН. Характерен внешний вид больного ребенка: лицо бледное, пастозное, с небольшой отечностью в области век. Отеки могут быстро распространяться на тулови^
Педиатрия для фельдшера
Болезни внутренних органов
1S7

 ще и конечности. Иногда дети жалуются на болн в поясничной области или животе. -
ще и конечности. Иногда дети жалуются на болн в поясничной области или животе. -
Основными проявлениями мочевого синдрома являются олигурия, гематурия, протеинурия.(Суточное количество мочи снижается, относительная плотность мочи высокая (1030-1040). Эритроциты, белок, и цилиндры в моче представляют собой свернувшийся белок воспалительного экссудата. Интенсивность гематурии может быть различной: от микрогематурии до макрогематурии (моча цвета «мясных помоев»). В начале в осадке мочи преобладают свежие эритроциты. Б дальнейшем преобладают выщелоченные эритроциты.
При развитии гипертензионного синдрома повышается как систолическое давление, так и диастоличес-кое. Дети жалуются на головную боль, тошноту, может быть рвота. При выслушивании тонов сердца на верхушке сердца определяется систолический шум. В те-чекки острого ГН выделяют несколько периодов.
Период разгара (начальный) — имеется развернутая клиническая картина заболевания.
Период обратного развития — исчезают экстраре-нальные синдромы (отечный к гипертензионный), угасает мочевой синдром.
Период клинико-лабораторной ремиссии, т. е. отсутствие клинических симптомов и изменений мочи.
Однако полное выздоровление, с учетом обратного развития морфологических изменений в почках, наступает через 1—2 года.
Выделяют острое течение ГН (длительностью до 6 месяцев) и затяжное течение (до 1 года). При сохранении мочевого синдрома более года говорят о переходе острого ГН в хронический.
В зависимости от клиеико-лабораторных проявлений выделяют три основные формы хронического ГН:
гематурическую (нефритическую), иефротпическую (обычную) и смешанную.
При гежашурической форме преобладает макрогематурия или упорная микрогематурия. Протеинурия невелика, нередко повышение артериального давления. Деятельность почек длительно остается нормальной.
Нефритический форма протекает с массивной про-теинурией (6-12-30 в поле зрения) и выраженными диффузными отеками (мощные, стабильные). Заболевание имеет волнообразное течение. Функция почек долго остается нормальной.
Для смешанной формы характерно сочетание не-фротического синдрома с гипертензией и гематурией. Заболевание протекает особенно неблагоприятно. Рано развивается хроническая почечная недостаточность.
В течении хронического ГН выделяют три периода: период обострения — все симптомы максимально выражены и определяют форму болезни; период частичной ремиссии — исчезают экстраренальные симпто-' мы, ко сохраняется мочевой синдром; период клинико-лабораторной ремиссии — отсутствуют экстрареналь-ныд симптомы и нет изменений в моче.
Функция почек оценивается по соответствию между количеством выпитой и выделенной жидкости; пробе Зимпицкого; количеству остаточного азота и мочевины в крови.
Осложнения. При тяжелом течении острого ГН возможно развитие острой почечной (ОНИ) и острой сердечной недостаточности, почечной эклампсии.
ОПН развивается быстро, резко нарастает мочевина и остаточный азот в крови, быстро развивается анурия и уремия.
При хроническом ГН развивается хр'оническая почечная недостаточность (ХПН) и сердечная недостаточ-
Педиатрия для фельдшера
Болезни внутренних органов

 ность, энцефалопатия. ХПН развивается медленно и всегда безудержно прогрессирует.
ность, энцефалопатия. ХПН развивается медленно и всегда безудержно прогрессирует.
Диагностика. Для диагностики ГН используют следующие исследования: общий анализ крови (признаки воспаления, эозипофилия), общий анализ мочи (прстеи-нурия, гематурия); анализ мочи по Нечипорепко; проба по Зимк никому, кровь аа белок и его 'фракции, кровь па остаточный азот, мочевину, экскреторная урография, УЗИ-
Лечение. Больные с острым ГН или при обострении хронического ГН подлежат обязательной госпитализации, В остром периоде заболевания назначается постельный режим на 4-6 недель до исчезновения отеков, нормализации артериального давления и улучшения состава мочи. При улучшении состояния ребенок переводится па полуаостельный режим. Назначается стол Ш 7 (ограничение белка, соли, жидкости).
Терапия ГН должна быть комплексной, патогенетической, этапной (стационар, поликлиника, санаторий).
Антибактериальная терапия назначается для ликвидации инфекционного начала (по показаниям на 7—10 день). Предпочтение отдают группе пенициллина. Проводится десенсибилизирующая терапия (таве-гкл, диазолин и т. д.). Применяют препараты, улучшающие почечный кровоток (курантил, трентал). При лечении ГН используют также нестероидные противовоспалительные препараты (вольтарен, бруфен). Проводится симптоматическая терапия гипотензивными препаратами (резерпин, раунатин), мочегонными средствами (лазикс, верошпирон, гипотиазид). Хороший эффект дает применение лекарственных трав (зверобой, мята, тысячелистник, лист земляники, овес, клевер, ячмень, василек). Кортикостероидные препараты назначают при тяжелом течении заболевания.
Проводится санация хронических очагов инфекции.
Диспансеризация. При проведении диспансеризации необходимо строго выполнять рекомендации стационара, санировать очаги хронической инфекции, оберегать от сопутствующих инфекций.
Дети освобождаются от профилактических прививок. При полной клипико-лабораторпой ремиссии рекомендуются осмотр педиатра 1 раз и квартал, исследование мочи — 1 раз в месяц.
При частичной ремиссии — осыотр педиатра 1 раз в 2 недели, исследование мочи 1 раз в 2 недели.
Дети с ГН освобождаются от занятий физкультурой па б месяцев и более, затем разрешаются занятия только в спецгруппе. Снять с диспансерного учета можно только в случае стойкой к л инико-лабораторной ремиссии в течение 5 лет.
Пиелонефрит
Пиелонефрит (ПН) — это микробно-воепалитель-ный процесс в чашечно-лоханочной системе интерсти-циальной ткани почек.
Этиология и патогенез. Возбудителями заболевания являются кишечная палочка, клебскелла, протей, энтерококк, еинегнойная палочка, стрептококк, стафилококк, вирусы. Возможна смешанная флора. Бактериальная инфекция, как правило, предшествует ПН. Микробы попадают в почечную ткань гематогенным путем (чаще у детей грудного возраста) или восходящим путем (чаще у детей старшего возраста) (рис. 34). Бактериальное обсеменение почек не всегда приводит к их воспалению, необходимы еще два условия: снижение иммунитета и нарушение пассажа мочи за счет врожденных аномалий почек, камней мочевыделитель-ной системы, запоров, глистных инвазий, сидячего образа жизни и др.
Педиатрия для фельдшера
Болезни внутренних органов
 2015-10-14
2015-10-14 485
485








