Туннельные синдромы
Суставы стопы
Хронические боли в голеностопном суставе обычно связаны с чрезмерной физической перегрузкой и могут быть обусловлены различными причинами: тендинитом передней болыпеберцовой мышцы (локальная болезненность, крепитация и боль при сгибании), сдавлением в переднем отделе сустава (за счет остеофитов), воспалением подошвенной фасции (за счет чрезмерной пронации стопы), ушибом жирового тела (постоянно повторяющиеся удары пяткой, например, при прыжках), тендинитом мышц-разгибателей пальцев, растяжением плюсно-преплюсневого сустава (в случае нестабильности стопы).
Синдром тарсального туннеля возникает в результате защемления болыпеберцового нерва в туннеле позади внутренней лодыжки, где нерв огибает ее сзади. Это результат травмы стопы (подворот) или чрезмерной ее перегрузки, связанной с гиперпронацией. Клиническая симптоматика: боль, проникающая в свод стопы, пяточную область и пальцы, а также острые покалывания и онемение подошвы стопы, которые усиливаются при длительном стоянии, ходьбе и беге.
Щелевидный дефект межсуставной части дуги позвонка называют спондилолизом. Если трещина встречается с обеих сторон дуги позвонка, позвоночник способен соскользать вперед, это состояние называется спондилолистезом. Эти заболевания встречается приблизительно у 5-6% людей
Происхождение спондилолиза может быть врожденное — расщелина в области перешейка дужки позвонка возникает в результате неслияния двух ядер окостенения, из которых образуется одна из половинок дужки позвонка.
Приобретенный спондилолиз образуется либо в результате трофостатических изменений, возникающих под влиянием суммирования микротравм и локализуется в месте действия перекрещивающихся сил нагрузки, либо в результате травмы в месте действия травмирующей силы.
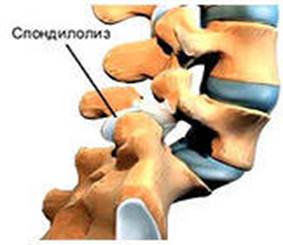
Чаще всего спондилолиз встречается с одной стороны, в поясничном отделе (реже в шейном отделе) позвоночника и протекает в большинстве случаев бессимптомно.
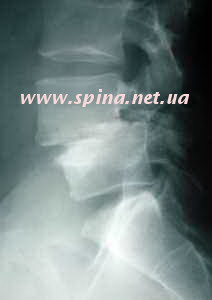
Диагностика спондилолиза включает определение болезненности, локализующейся в поясничной или пояснично-крестцовой области, появляющейся спонтанно и усиливающейся при сидении или передвижении. Для этого заболевания характерно более горизонтальное положение крестца, обусловленное действием околопозвоночных мышц поясничного отдела, которое выявляется рентгенологическим исследованием, и увеличение поясничного лордоза, как проявление компенсации горизонтального положения крестца, с одной стороны, это результат напряжения крестцово-подвздошных мышц, с другой, — проявление мышечной защиты, вызванной болями в этой области. Рентгенологические симптомы спондилолиза ограничены выявлением щели в области перешейка дужки позвонка (в косой проекции).
Для клинической картины развивающегося спондилолистеза характерна значительная изменчивость в зависимости от типа, рода, степени и периода заболевания. Развитие этого заболевания определяется по четырем клинико-рентгенологическим степеням (по Мейердингу): 1-я степень — смещение тела позвонка на 1/4; И-я степень — смещение тела позвонка на 1/2; Ш-я степень — смещение тела позвонка на 3/4; 1/6-я степень — смещение тела позвонка на всю поверхность тела позвонка Б,.
Спондилоартропатия — группа воспалительных заболеваний соединительной ткани, развивающаяся у генетически предрасположенных лиц и отличающаяся наличием в клинической картине поражений позвоночника, крестцово-подвздошных и периферических суставов. Классификационные критерии этих заболеваний: боли в спине с постепенным развитием этого симптома, утренняя скованность, синовит (асимметричный артрит с преимущественным поражением нижних конечностей), воспалительные заболевания кишечника, энтезопатии (спонтанные боли или болезненность при исследовании мест прикрепления пяточного сухожилия или подошвенной фасции), уретрит, острая диарея (эпизоды диареи в течение одного месяца до развития артрита), сакроилеит.
Остеохондроз позвоночника — заболевание, характеризующееся развитием дегенеративного поражения хряща межпозвонкового диска и реактивных изменений со стороны смежных тел позвонков и окружающих тканей.
Каждый второй спортсмен испытывает характерные боли в спине (дорсалгия) или шее (цервикалгия). Факторами риска этого заболевания являются спортивная травма, аномалии позвоночника (люмбализация, сакрализация, асимметричное расположение суставных щелей межпозвонковых суставов, врожденная узость позвоночного канала) и физическое перенапряжение.
Вертеброгенные поражения ОДА, нервной и сосудистой систем по топическому принципу подразделяют на две большие группы: вертебральные, образующиеся при локализации поражения в различных структурах ПДС позвоночника, и экстравертебральные с их локализацией во внепозвоночных тканях (изменения в нервной, мышечной и сосудистой системах). Все эти синдромы формируются преимущественно по рефлекторному механизму в ответ на раздражение рецепторов тканей ОДА. Так возникают синдромы миофасциальные, нейромиодистрофические и нейрососудистые.
Различают четыре возможных механизма указанного раздражения:
• механически-дисфиксационный — за счет смещения тел позвонков;
• механически-компрессионный — за счет грыжи диска, ущемления капсулы межпозвоночного сустава, экзостозов, гипертрофии желтой связки и др.;
• дисгемический — за счет отека, нарушения микроциркуляции, венозного стаза и т.д.;
• воспалительный — реактивный, аутоиммунный.
Вертебральный синдром характеризуется болевыми и другими проявлениями лишь в области позвоночника. Признаками этого синдрома могут быть нарушение функционирования одного или нескольких ПДС. Это проявляется чаще всего нестабильностью, сменяющейся в дальнейшем локальной или распространенной миофиксацией позвоночника. Нарушение локальной мышечной и связочно-суставной фиксации сопровождается различными изменениями конфигурации позвоночника (уплощением или усилением лордоза, кифозом и т.д.). Нарушение подвижности ПДС проявляется в виде напряжения как глубоких, так и поверхностных многосуставных мышц. Характерны также локальная боль и болезненность при активных и пассивных движениях.
Рентгенологическими признаками дистрофического поражения ПДС являются: 1) утолщение замыкательных пластинок; 2) снижение высоты диска; 3) симптом «распорки» при компенсированной миофик-сации; 4) подвывих по Ковачу при недостаточной миогенной и связочно-суставной фиксации; 5) грыжевое выпячивание диска; 6) задние остеофиты в области повреждения задней продольной связки (признак длительного грыжевого выпячивания); 7) формирование неоартроза (унковертебрального, межостистого), а также артрозов — межпозвонковых, позвонково-поперечнореберных.
Экстравертебральный синдром проявляется болями и другими клиническими синдромами вне зоны позвоночника в области тазового пояса и конечностей. Патологическая импульсация из пораженного отдела позвоночника, равно как из церебральных, интеро-, проприо- или экстероцептивных очагов, распространяется по соответствующим склеротомам в определенные регионы тела. Клиническая картина цервикальных вертебральных синдромов характеризуется жалобами на боли, парестезиями, явлениями дискомфорта, локализующимися в шейном отделе позвоночника (цервикальгия). Выраженность болей обычно нерезкая, продолжительность обострения — от 1 до 2 нед. Появляются ограниченная или распространенная миофиксация, повышение мышечного тонуса. Другой синдром — цервикаго (шейный прострел): жалобы на острые боли в шейном отделе, лишающие возможности совершить движение в нем, на вынужденное положение головы и плечевого пояса. Обострение начинается внезапно, обычно в момент совершения движения. Продолжительность рецидива до 10 дней. Характерны вынужденное положение головы и плечевого пояса, резкое ограничение движений как в шейно-грудном отделе, так и в области плечевого сустава, а также распространенная шейно-грудная миофиксация.
 2014-02-02
2014-02-02 682
682







