Внутриутробная смерть плода.
Симптомы:
1. отсутствие шевеления плода и его с/б, если они были (зависит от срока).
2. прекращается рост матки, уменьшается в размерах (всасывание околоплодных вод)
3. УЗИ плода.
Судьба погибшего плодного яйца:
Мацерация.
Степень мацерации (облезает эпидермис) кожных покровов говорит о давности гибели плода
(NB! зависит от температуры).
Мумификация – сухое омертвение
(бумажный плод) наблюдается при гибели 1 плода из двойни.
Петрификация – окаменение погибшего плода.
П Р И Н Ц И П В Е Д Е Н И Я – индивидуальный подход
Первичная слабость РД Вторичная слабость РД Слабость потуг Дискоординированная РД Чрезмерно бурная РД
1. БЭФ
2. Родоусиление
3. Сон-отдых
4. Родоусиление
5. При отсутствии эффекта от родоусиления решается вопрос о к/с
1. Сон-отдых
2. Родоусиление
3. При отсутствии эффекта от родоусиления решается вопрос о кесаревом сечении
Продолжается родоусиление (окситоцин + энзапрост)
1. Бинт Вербова
2. вакуум- экстракция плода
3. акушерские щипцы
1. Снять АРД: сон-отдых, В-адреномиметики, перидуральная анестезия, спазмолитики.
2. Родоусиление
3. При отсутствии эффекта от родоусиления решается вопрос о кесаревом сечении
1.Спазмолитики,
2. положить на бок, про- тивоположный позиции,
3. профилактика в/утр. гипоксии плода,
4. при угрож. разрыве матки, ПОНРП – кесарево сечение.
Тесты
1. От чего не зависят свойства тератогенов
1. от срока беременности
2. от дозы тератогена
3. от длительности времени действия тератогена
4. от климата
2. Гидроцефалия? это
1. уменьшение размеров головки, недоразвитие мозговых структур
2. воспаление оболочек мозга с накоплением жидкости, широкие швы и увеличенные роднички
3. отсутствие свода черепа и большей части головного мозга
4. водянка головного мозга
3. Что такое атрезия
1. отсутствие органа: почки, лёгкого, яичника?
2. внутриутробный порок развития
3. заращение пищевода, девственной плевы, заднепроходного отверстия
4. сращение органов
4. Что такое аплазия
1. заращение пищевода, девственной плевы, заднепроходного отверстия
2. внутриутробный порок развития
3. сращение органов
4. отсутствие органа: почки, лёгкого, матки, яичника?
5. Опасное прикрепление пуповины
1. центральное, боковое, оболочечное
2. центральное, боковое, краевое
3. периферическое, глубокое, специфическое
4. оболочечное
6. Безопасное прикрепление пуповины
1. оболочечное
2. центральное, боковое, оболочечное
3. периферическое, глубокое, специфическое
4. центральное, боковое, краевое
7. Клинический признак, характерный для истинного полного вращения плаценты
1. отсутствие признаков отделения плаценты в течение 30 минут
2. кровотечение
3. положительный симптом Альфельда
4. положительный симптом Воскресенского
8. При наличии приращения плаценты имеет место
1. пиелонефрит
2. наличие перенесенных абортов
3. отсутствие абортов в анамнезе
4. ожирение
9. Тактика акушера при отсутствии симптомов отделения плаценты в течение 30 минут
1. наружный массаж матки
2. холод на низ живота
3. применение метода Абуладзе
4. ручное отделение плаценты
10. Дифференциальная диагностика плотного прикрепления плаценты
1. длительность 3 периода свыше 40 минут
2. УЗИ при беременности
3. ручное отделение плаценты
4. гистологическое заключение
11. Что не характерно для диагностики пузырного заноса
1. большой размер матки, кровомазанье, высокий уровень хорионического гонадотропина
2. шевеление плода, тошнота, рвота, потеря веса, высокий уровень ХГ
3. УЗИ-картина? пузырьки в полости матки
4. шевеление плода
12. Что не характерно в диагностике многоводия
1. бурное шевеление плода
2. увеличение ВДМ
3. неустийчивое положение плода
4. затруднённое выслушивание с/б плода
13. Диагностика резус-конфликтной беременности
1. контроль групповых антител в динамике, прирост билирубина
2. амниоцентез, биохимия крови
3. амниоскопия, кордоцентез
4. контроль Rh-антител в динамике, УЗИ плода
14. Что не характерно для внутриутробной смерти плода
1. отсутствие шевеления плода
2. многоводие
3. прекращение роста матки
4. отсутствие с/б плода
15. Тактика ведения дискоординированной родовой деятельности
1. биоэнергетический фон, спазмолитики, сон-отдых,
при отсутствии эффекта от родоусиления решается вопрос о кесаревом сечении
2. В-адреномиметики, перидуральная анестезия, сон-отдых,
при отсутствии эффекта от родоусиления решается вопрос о кесаревом сечении
3. продолжается родоусиление + вакуум-экстракция плода
4. продолжается родоусиление + акушерские щипцы
16. Какая слабость родовой деятельности встречается чаще
1. слабость потуг
2. вторичная
3. дискоординированная род. деят.
4. первичная
17. Диагностические признаки дискоординированной родовой деятельности.
1. неравномерные, болезненные схватки, кровянистые выделения, изменение с/б плода
2. нерегулярная родовая деятельность, спазм ш/матки во время схватки, болезненные схватки, задержка мочеиспускания, отёк ш/матки
3. спазм ш/матки во время схватки, неравномерные, болезненные схватки,
задержка мочеиспускания, отёк ш/матки
4. задержка мочеиспускания, задержка дефекации, отёк ш/матки, болезненные схватки



 Лекция № 6 Невынашивание и недонашивание
Лекция № 6 Невынашивание и недонашивание
Аборт (выкидыш) – прерывание беременности до 22 недель.
Виды абортов:
1. ранние? до 14 недель, поздние? с 15нед до 22 недель.
2. самопроизвольные? вне желания женщины на любом сроке,
криминальные (неофициальные – подпольные,
недопустимыми методами на любом сроке вне лечебного учреждения),
3. артифициальный (медицинский) аборт, по желанию женщины в сроке до 12 недель.
4. по социальным показаниям? до 22 недель
(смерть мужа при беременности, изнасилование, лишение родительских прав, находится в заключении).
5. по медицинским показаниям? на любом сроке.
6. неосложнённый и осложнённый (лихорадочный, септический) аборт.
Методы прерывания беременности по медицинским показаниям:
1. Медицинский аборт? до 12 недель (выскабливание или вакуум-аспирация).
2. Стимуляция сократительной деятельности матки
(окситоцин, простагландины) после 16-18 недель.
3. Амниоцентез? забор части околоплодных вод и
их замена на гипертонический раствор хлорида натрия.
Время проведения операции – 18-22 недели.
Различают *интраамниальное введение –
т рансабдоминальным доступом
под контролем УЗИ через переднюю брюшную стенку,
трансвагинальным путём – через передний свод влагалища,
трансцервикальным путём – через цервикальный канал,
Раздражение рецепторов матки ведёт к сократительной деятельности матки. Происходит поздний выкидыш.
* заоболочечное введение –
с помощью аппарата Боброва через цервикальный канал вводят мягкий катетер между стенкой матки и амнионом и под давле- нием нагнетают гипертонический раствор хлорида натрия.
Раздражение рецепторов матки ведёт к сократительной деятельности матки.
Происходит поздний выкидыш.
4. Влагалищное кесарево сечение? через передний свод влагалища вскрывают область перешейка и удаляют плод.
Оптимальный срок для такой операции – 18 – 20 недель.
6. Малое кесарево сечение? срок проведения с 18-20 недель.
7. Миниаборт (регуляция менструального цикла)?
проводится вакуум-аспирация полости матки при 20-дневной задержке менструации.
7. Досрочное родоразрешение по медпоказаниям? (т.е. это преждевременные роды)
с 22 нед., методы: ч/з ЕРП или кесарево сечение.
Осложнения абортов:
1. кровотечения (остатки плодного яйца?), 2. воспалительные процессы (эндометрит),
3. нарушения менструального цикла, 4. бесплодие, 5. перфорация матки.




 Привычный аборт –
Привычный аборт –
в анамнезе 2 и более самопроизвольных выкидышей(ОАА – отягощённый акушерский
анамнез).
Угроза прерывания беременности – причины:
1? хромосомная патология и гормональные нарушения,
2? аномалия развития половых органов, (включая гипоплазию матки и инфантилизм)
/ смотри рисунки – а, б, в, г /
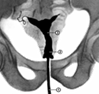
Рентгенограмма при ИЦН: 1 –
3? истмико-цервикальная недостаточность (ИЦН), ОАА,
маточный зонд
2? расширенный ц/к
3? полость матки Лечение – наложение шва на ш/м в 12-16 нед.
4? воспалительные заболевания полового аппарата в анамнезе
5? частые выскабливания матки
6? опухоль матки (миома матки: узел может расти
в сторону брюшной полости или в полость матки)
Миома больших размеров (10 недель и больше) – противопоказание
к вынашиванию.
7? острые инфекционные заболевания (грипп, аппендицит?)
8? некоторые экстрагенитальные заболевания
(токсоплазмоз, вирусный гепатит…)
 2014-02-02
2014-02-02 718
718








