Сердечно - сосудистая система состоит из сердца, сосудов и нервного аппарата, регулирующего ее деятельность.
Сердце расположено в переднем средостении в центре грудной клетки на уровне между третьим ребром и основанием мечевидного отростка. Большая часть сердца находится влево от срединной линии. Различают основание сердца, от которого отходят аорта и легочная артерия, и верхушку сердца, обращенную вниз и влево.
Масса сердца равна 250-300 г, оно состоит из левого предсердия и левого желудочка, правого предсердия и правого желудочка. Сердце обеспечивает перекачивание крови из вен большого и малого круга кровообращения в артерии. Большой круг кровообращения начинается от левого желудочка аортой, в которую поступает кровь, выбрасываемая левым желудочком. Из аорты через систему артерий и капилляров кровь попадает в мелкие вены, которые, сливаясь, становятся все крупнее и образуют два крупных венозных ствола — верхнюю и нижнюю полые вены, впадающие двумя отдельными отверстиями в правое предсердие.
|
|
|
Из правого желудочка при сокращении сердца венозная кровь поступает в малый круг кровообращения, начинающийся легочной артерией, которая идет к легким, где распадается на легочные капилляры, оплетающие легочные альвеолы. Здесь происходит обогащение крови кислородом и отдача углекислоты. Легочные капилляры переходят в мелкие вены, которые, сливаясь, образуют 4 легочные вены, впадающие в левое предсердие.
Сердце помещается в замкнутом серозном мешке - околосердечной сумке, или перикарде. Перикард состоит из двух листков - внутреннего и наружного. Перикард сращен с диафрагмой. Небольшое количество жидкости между листками перикарда способствует более свободному движению сердца при сокращении.
Различают три оболочки сердца: внутреннюю, среднюю и наружную. Внутренняя оболочка - эндокард - выстилает камеры сердца и образует две пары клапанов - атриовентрикулярные и полулунные. Основная функция клапанов сердца - создавать герметичность отверстий и препятствовать обратному току крови. Главную массу сердца составляет поперечнополосатая мышца — миокард.
Сокращение сердца связано с возбуждением, возникающим в участке правого предсердия, у места впадения верхней полой вены, в начальной части проводящей системы сердца - синусно-предсердном узле (узел Киса - Флека). Отсюда возбуждение передается предсердно-желудочковому узлу (узел Ашоффа - Тавары - участок в перегородке между правым и левым предсердием), а далее - по предсердно-желудочковому пучку (пучок Гиса), разделяющемуся на 2 ветви (ножки), идущие к левому и правому желудочкам сердца, где они распадаются на мелкие волокна - так называемые сердечные проводящие миоциты (волокна Пуркинье). Установлено, что большое регулирующее влияние на деятельность сердца оказывает кора большого головного мозга, а импульсы, идущие от сердца, воздействуют на ЦНС.
|
|
|
Сократительная деятельность сердца происходит так. Вначале сокращаются предсердия, желудочки в это время расслаблены, потом сокращаются желудочки, а предсердия расслабляются. Наступает короткая пауза, когда желудочки и предсердия расслаблены, после чего цикл повторяется. Сокращение миокарда называется систолой, а расслабление и расширение полостей сердца - диастолой.
Во время паузы происходит поступление крови в левое предсердие из легочных вен. При сокращении предсердий кровь из левого предсердия поступает в левый желудочек, при этом створки клапана открываются в сторону желудочка.
При сокращении левого желудочка кровь оказывает давление на створки левого предсердно-желудочкового клапана снизу и они, приподнимаясь, закрывают путь крови из левого желудочка обратно в левое предсердие. Кровь поступает в аорту, при этом створки клапана аорты раскрываются по ходу тока крови. Во время диастолы желудочка кровь из аорты в левый желудочек возвратиться не может, так как давит на клапан аорты и закрывает его, направляясь по артериальному руслу.
Продвижение крови по сосудам связано также с сокращением стенок сосудов и с присасывающим действием отрицательного давления в грудной полости. Во время сокращения левого желудочка в артериальное русло поступает около 50 мл крови - систолический объем сердца.
Кровоснабжение сердца осуществляется венечными (коронарными) артериями, они отходят от восходящей части аорты.
Экстракардиальная регуляция сердца осуществляется через симпатический и блуждающий нервы. Возбуждение блуждающего нерва ведет к уменьшению частоты сокращения сердца, возбуждение симпатического нерва — к ее увеличению.
ОБЩАЯ СИМПТОМАТИКА И МЕТОДЫ ОБЪЕКТИВНОГО ИССЛЕДОВАНИЯ.
К основным жалобам при различных сердечно - сосудистых заболеваниях относятся одышка, сердцебиение, перебои в работе сердца, боли в области сердца, кашель, кровохарканье, отеки, цианоз.
При недостаточности кровообращения могут возникать жалобы, связанные с нарушением функций других органов, например пищеварения, нервной системы. Обострение ревматического процесса, септический эндо- и миокардит и др. могут вызывать боли в суставах, температурную реакцию.
Одышка обусловлена избыточным накоплением в крови углекислоты и уменьшением содержания кислорода в результате застойных явлений в малом круге кровообращения. В начальный период недостаточности кровообращения пациент ощущает одышку только при физической нагрузке, при прогрессировании недостаточности одышка становится постоянной, а при острой слабости мышцы левого желудочка появляются приступы удушья (сердечная астма).
Учащение сердцебиения может наблюдаться у здоровых людей вследствие сильного волнения, перегревания тела. Учащенное сердцебиение - тахикардия - один из признаков сердечно-сосудистой недостаточности. В норме число сердечных сокращений колеблется от 60 до 80 в минуту. Брадикардия - замедление сердечных сокращений. Если сердечных сокращений меньше 60 в минуту, то это может быть признаком заболеваний. В норме брадикардия отмечается у людей, которые занимаются спортом. Перебои в области сердца связаны с аритмиями - нарушением ритма сердечных сокращений. Достаточно часто встречается экстрасистолия, мерцательная аритмия.
Сжимающие боли в области сердца обычно связаны с недостаточностью кровоснабжения сердца через венечные сосуды, которые питают сердечную мышцу. Боли могут иррадиировать в плечо, левую лопатку, нижнюю челюсть. При стенокардии боли сжимающие, приступообразные, при неврозах сердца - колющие, постоянные, ноющие. Следует знать, что боли в области сердца могут носить рефлекторный характер при воспалении и раздражении других органов. Отеки возникают при выраженной недостаточности кровообращения. Вначале отмечается увеличение печени. Потом появляются отеки на стопах, затем на голенях, бедрах, крестце, пояснице, животе, в паховой области. Длительные отеки ног ведут к нарушению трофики кожи, она истончается, могут развиться язвы. Отеки бывают периферические и внутренние - полостные: гидроторакс - скопление отечной жидкости в плевральной полости, гидроперикард - скопление транссудата в перикардиальной щели. Оценить отек можно несколькими способами, например, систематически взвешивать пациента, измерять окружность живота, запястий, вести учет выделяемой мочи в соответствии с выпитой жидкостью.
|
|
|
Большое значение для диагностики заболевания имеет правильно собранный анамнез. Нужно выяснить у пациента, как часто он болел ангинами, есть ли у него заболевания суставов, так как в основе многих поражений сердца лежит ревматизм. Нужно выяснить, как протекало заболевание: когда впервые появились боли в области сердца, отеки, одышка, какие препараты принимал он и как они на него действовали.
При общем осмотре нужно обратить внимание на сознание, положение пациента, определить цвет кожных покровов, наличие отеков, пастозности.
Вынужденное положение чаще бывает при одышке и болях в области сердца. Боль иногда вызывает скованность, неподвижность верхней половины тела. Может отмечаться цианоз губ, щек, носа, ушных раковин, пальцев рук и ног, что говорит о недостаточном окислении гемоглобина или замедлении тока крови и повышенном поглощении кислорода тканями. Значительный цианоз отмечается у пациентов с пороками митрального клапана и при некоторых врожденных пороках сердца.
|
|
|
Иногда при сердечно - сосудистых заболеваниях можно отметить небольшую желтушность кожи, что бывает при застойной печени вследствие нарушения билирубин - выделительной функции.
Осмотр области сердца начинают с изучения верхушечного толчка. В норме верхушечный толчок глазом может не определяться. При гипертрофии мышцы левого желудочка эти сокращения более выражены и занимают большую площадь; при дилатации левого желудочка верхушечный толчок смещается влево и вниз.
Видимая пульсация во втором межреберье справа или в надгрудинной ямке наблюдается при аневризме (выпячивании) восходящей части аорты. Пульсация при аневризме сердца чаще всего возникает в области четвертого межреберья слева от грудины. Пульсация в подложечной области может указывать на гипертрофию правого желудочка при пороках сердца и эмфиземе легких.
С помощью пальпации можно уточнить место и характер верхушечного толчка, выявить возможную деформацию грудной клетки (сердечный горб). Верхушечный толчок может быть приподнимающим (при аортальных пороках, гипертонии), отрицательным, когда вместо выпячивания во время систолы желудочков возникает втяжение (при слипчивом перикарде), разлитым (при расширении отделов сердца).
С помощью пальпации можно определить симптом, который называется «кошачье мурлыканье». Такой симптом встречается при сужении отверстия между левым предсердием и левым желудочком сердца (стеноз левого предсердно-желудочкового отверстия, или митральный стеноз). Ощущается дрожание грудной клетки.
При перкуссии сердца вначале определяют правую, затем левую и верхнюю границу сердца. Перкуторный звук над сердцем тупой. В норме правая граница сердца лежит на 1-2 см кнаружи от правого края грудины. Левая граница — на 1,0-1,5 см кнутри от среднеключичной линии и легко может быть определена по верхушечному толчку, с которым она совпадает. Верхняя граница лежит у грудины слева на уровне III реберного хряща. Перкуторно определяют контуры сердца, а также границы абсолютной сердечной тупости. Перкуторно можно выявить расширение границ сердца в одном каком-либо отделе или общее расширение границ сердца.
Аускультация является важным методом для распознавания пороков сердца, аритмий. Аускультация сердца проводится в определенной последовательности: 1) митральный клапан (у верхушки сердца); 2) проекция аортального клапана (второе межреберье справа у грудины); 3) легочная артерия (второе межреберье слева); 4) трехстворчатый клапан (место прикрепления V ребра к грудине); 5) диастолические шумы аорты и некоторые систолические шумы лучше выслушиваются в области III—IV ребра, прикрепленная к грудине слева (точка Боткина).
В норме определяется 2 сердечных тона: систолический (I тон) возникает в момент сокращения (систолы) сердца, когда захлопывается левый предсердно-же-лудочковый и правый предсердно-желудочковый клапаны и напрягается миокард; диастолическии (II тон) возникает при диастоле; диастолическии тон связан с захлопыванием клапанов аорты и легочного ствола.
Между I и II тоном интервал короче, чем между II и I. Сердечные тоны при слабости миокарда становятся глухими. Усиление диастолического тона (акцент II тона) может быть связано с повышением артериального давления, пороком сердца. У здорового человека тоны сердца громкие, звучные. При патологии сердца, слабости миокарда тоны сердца становятся глухими.
Шумы сердца возникают вследствие завихрений (турбулентного движения) кровяной струи в местах сужения и деформации клапанного аппарата. Они могут появляться в связи с органическими, а также преходящими изменениями миокарда или клапанного аппарата сердца.
Различают три основные группы сердечных шумов.
Функциональные шумы, которые образуются в здоровом сердце при отсутствии поражения клапанов и миокарда. В их основе может лежать: а) повышение или понижение сосочковых мышц и мышечных колец вокруг клапанных отверстий (дистонические шумы); б) ускорение тока крови (анемические шумы); в) «шумы роста» у детей и подростков.
Миокардиопатические шумы при поражении миокарда (воспаление, интоксикации, миокардиодистрофия).
Органические шумы на почве поражения клапанов или перегородок сердца (при приобретенных и врожденных пороках сердца).
Функциональный шум может встречаться при некоторых состояниях, не связанных с поражением миокарда и клапанов. «Шумы роста» исчезают с возрастом и не связаны с органическими изменениями. При нарушении нервной регуляции сердца, особенно при тахикардии, после физической нагрузки возникает систолический шум, исчезающий под влиянием лечения.
Функциональные и миокардиопатические шумы выслушиваются, как правило, в фазе систолы и в отличие от органических непостоянны и носят нежный характер. Функциональные систолические шумы чаще всего прослушиваются в точке Боткина и над легочной артерией. Чаще систолические шумы бывают органическими. Они выслушиваются с большим постоянством, чаще всего обнаруживаются над верхушкой сердца. Их причиной могут быть пороки сердца, а также другие заболевания.
Органические шумы при незаращении артериального протока, митральном стенозе выслушиваются в фазе диастолы (диастолические шумы).
Пульс - это периодическое колебание стенки артерии, которое возникает вследствие выброса крови из сердца при его сокращении. Обычно пульс исследуют на лучевой артерии, прощупывая ее тремя пальцами. Пульс можно определить на височной и сонной артерии. Различают несколько характеристик пульса: частоту, ритм, наполнение, напряжение, скорость.
Пульсовая волна образуется следующим образом: кровь, выбрасываемая из левого желудочка в аорту, распространяется по артериям и заполняет их. У здорового человека число пульсовых ударов равно 60-80 в минуту, ритм обычно правильный - между отдельными ударами пульса проходят равные отрезки времени. Наполнение лучевой артерии кровью достаточное.
Напряженность пульса оценивают по тому усилию, которое необходимо, чтобы сдавить артерию до прекращения ее колебаний.
Наполнение пульса определяется по степени увеличения объема артерии в момент прохождения пульсовой волны. Различают следующие виды пульса: полный, пустой и нитевидный. Последние два вида пульса указывают на тяжелое состояние, которое может возникнуть при острой сердечной недостаточности.
Скорость пульса - это учет быстроты (скорости) подъема пульсовой волны.
Очень важно исследовать пульс для выявления аритмий. Аритмии могут быть связаны как с функциональным нарушением (экстрасистолия), так и с органическим поражением (мерцательная аритмия, блокады) сердца.
Артериальное давление - это давление крови на стенки артерии во время систолы и диастолы. Измеряют его следующим образом. На плечо больному накладывают манжету, которую наполняют воздухом для того, чтобы сдавить мягкие ткани и артерии. Фонендоскопом выслушивают тоны на локтевой артерии. Появление первых тонов соответствует систолическому (максимальному) артериальному давлению. По исчезновению выслушиваемых тонов устанавливают цифры диастолического (минимального) артериального давления. У здорового человека систолическое артериальное давление может колебаться от 100 до 145 мм рт. ст., а диастолическое - от 60 до 90 мм рт. ст. Уровень артериального давления зависит от конституции, возраста, приема пищи, эмоционального состояния, физической нагрузки.
РАБОТА МЕДИЦИНСКОЙ СЕСТРЫ В КАРДИОЛОГИЧЕСКОМ ОТДЕЛЕНИИ.
При работе с пациентами кардиологического отделения необходимо учитывать все жалобы: характер болей в области сердца, возможные причины их возникновения, продолжительность, иррадиацию, что приносит больному облегчение, особенности жизни, труда.
При осмотре нужно обратить внимание на положение в постели; особенности дыхания, наличие одышки, удушья; выражение лица; цвет кожи и слизистых оболочек; наличие отеков; изменения суставов. Также необходимо определить пульс, артериальное давление, температуру тела, сухость или влажность кожи. Для наиболее полного представления о течении заболевания и состояния пациента нужно ознакомиться с результатами объективных и дополнительных методов обследования. На основании полученных данных медицинская сестра может оценить общее состояние.
Медицинская сестра должна знать основные жалобы и симптомы при сердечно -сосудистых заболеваниях, принципы лечения и профилактики заболеваний сердечно-сосудистой системы, основные принципы восстановления нарушенных функций и профилактики осложнений; уметь осуществлять уход за пациентами с сердечно - сосудистыми заболеваниями. Необходимо четко знать симптомы застойных явлений в малом круге кровообращения: одышка, цианоз, кашель, удушье, кровохарканье; в большом круге кровообращения: тахикардия, отеки, тяжесть в правом подреберье, асцит. Медицинская сестра должна обладать умениями и навыками по лечению, оказанию неотложной помощи, реабилитации и наблюдению за пациентами.
При лечении сердечно - сосудистых заболеваний часто применяют внутривенное капельное введение лекарственных средств. Поэтому медицинская сестра должна уметь правильно и быстро собрать систему для капельного вливания. Осуществляя внутривенное капельное вливание, необходимо постоянно следить за состоянием пациента, скоростью введения раствора.
Медицинская сестра занимается подготовкой к инструментальным и лабораторным методам исследования, рассказывает пациентам о цели исследований, в случае необходимости сопровождает их к месту обследования. Пациенты с сердечно - сосудистыми заболеваниями часто мнительны и очень восприимчивы к оценке своего состояния, поэтому медицинская сестра должна проявлять такт и терпение в работе с ними, создать атмосферу доверия и сотрудничества.
ЭКГ и фонокардиографию (регистрация звуковых явлений, образующихся при работе сердца) проводят, как правило, с 8 до 10 ч (до физиотерапевтических процедур). Биохимические исследования крови проводят только натощак. Велоэргометрия проводится натощак или через 3 ч после приема пищи.
Медицинская сестра должна знать основные симптомы острых сердечно -сосудистых состояний и тактику при оказании доврачебной помощи.
Симптомы приступа стенокардии и тактика медицинской сестры. 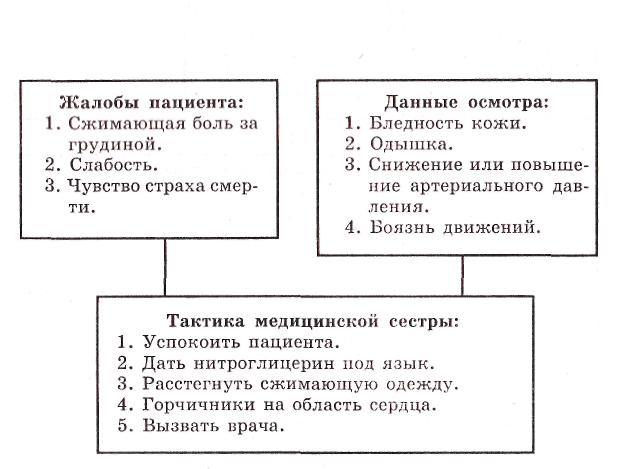

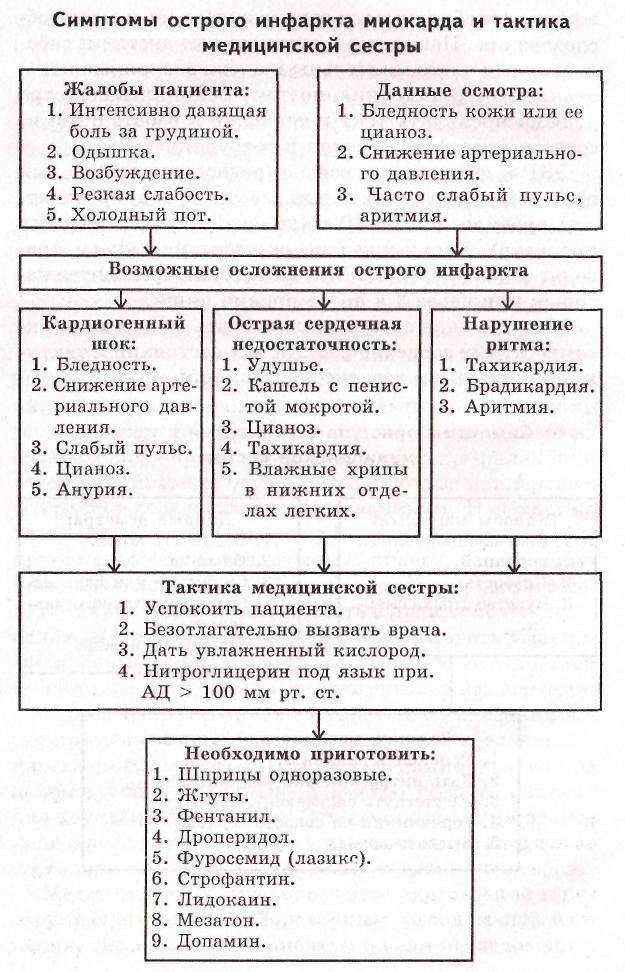
При работе с пациентами с хронической сердечной недостаточностью медицинская сестра должна внимательно наблюдать, какое положение они занимают в постели, ухудшение состояния требует оказания неотложной помощи.
Медицинская сестра должна следить за питанием, физиологическими отправлениями, гигиеной, диурезом. Обо всех изменениях состояния пациента надо своевременно докладывать врачу.
Важная роль отводится медицинской сестре в процессе реабилитации. Сестра проводит занятия с пациентами лечебной гимнастикой, на тренажерах, в бассейне, контролируя при этом их общее состояние. Медицинская сестра обучает пациента аутотренингу, разъясняет методы профилактики сердечно - сосудистых заболеваний. Целями реабилитации являются: предупреждение инвалидности, обеспечение возможности возвращения пациента к профессиональной деятельности, восстановление способности к самообслуживанию, возвращение к активной жизни.
Медицинская сестра начинает свою работу с обследования пациента, выявления наличия симптомов заболеваний сердечно-сосудистой системы и выставления сестринских диагнозов.
Сестринские диагнозы, наиболее часто встречающиеся у пациентов с заболеваниями сердечно - сосудистой системы: острая боль в сердце, связанная с физической нагрузкой или стрессовой ситуацией, одышка, удушье, периферические отеки, связанные с физической нагрузкой или длительным пребыванием стоя (сидя), асцит, резкое повышение АД, связанное со стрессовой ситуацией или физическим напряжением, понижение АД, связанное с переутомлением или метеорологическими условиями, и др.
Кроме настоящих физиологических диагнозов всегда надо иметь в виду потенциальные диагнозы: при острой боли в сердце - некроз сердечной мышцы (инфаркт миокарда); при резко повышенном АД - тромбоишемический или геморрагический инсульт, инфаркт миокарда; при наличии одышки - удушье; при наличии периферических отеков - полостные отеки и анасарка и т. д.
Кроме физиологических диагнозов, медсестра выясняет наличие у пациента духовно-психологических и социальных проблем (проблем - спутников): проблемы адаптации, связанные с заболеванием (при болях в сердце - тревога, вызванная возможностью повторного приступа), с уменьшением работоспособности, со страхом смерти, с разлукой с родственниками, домашними животными и др.
Медсестра, выявив проблемы пациента, формирует сестринские диагнозы, оценивает степень значимости каждой из них и устанавливает приоритеты.
Следующий этап деятельности медсестры - планирование индивидуального ухода, удовлетворяющее потребности пациента. Например, медсестра планирует устранить острую боль в сердце в течение 10 минут (пациент отметит прекращение боли в сердце через 10 минут) и далее - пациент будет адаптирован к своей болезни к концу недели.
План ухода составляется на каждую проблему, причем, медсестра для достижения целей ухода должна заручиться пониманием и поддержкой пациента.
Например, выявлена приоритетная проблема (диагноз) - резкое повышение АД, связанное со стрессовой ситуацией. Медсестра ставит краткосрочную цель: облегчить состояние пациента в течение 10-15 минут.
Долгосрочная цель: АД будет снижено в течение нескольких часов, дней (в зависимости от обстоятельств и возраста пациента), предупредить повторные повышения АД.
Чтобы выполнить эти цели, медсестра планирует индивидуальный уход:
1. уложить пациента в горизонтальное положение;
2. обеспечить физический и психологический покой;
3. приготовить горчичную ножную ванну;
4. дать таблетку нитроглицерина под язык (нитроглицерин расширяет периферические сосуды, снижая АД и купируя боль в сердце, если она имеет место при высоком АД);
5. поставить горчичники на воротниковую зону;
6. дать выпить 30 капель настойки валерианы;
7. научить пациента избегать стрессовых ситуаций; вызвать врача;
8. обучить пациента методике измерения АД, оказанию самопомощи при его повышении.
Четвертый этап - вмешательство медсестры - сделать все, чтобы выполнить поставленные цели.
Пятый этап - оценка эффективности ухода.
Если поставленная цель выполнена не полностью, медсестра корректирует свое вмешательство с целью достижения поставленной цели.
Например, краткосрочная цель достигнута - пациент успокоился, головная боль уменьшилась, боли в сердце купированы в течение 10 мин.
Долгосрочная цель - пациент отмечает удовлетворительное самочувствие и стабилизацию АД до рабочего уровня к концу первой недели.
Выполняя сестринское вмешательство, надо быть твердо уверенным в правильной подготовке пациента к проведению специальных действий и в алгоритме действий, указанных в планировании.
 2015-03-22
2015-03-22 2403
2403








