Финансовые средства для покрытия расходов на медицинскую помощь в системе ОМС формируются по двум каналам: бюджетному и фондовому. Это разделение средств при формировании предполагает разделение по предмету финансирования при распределении: бюджетные финансы используются в основном на все население, но на определенные виды помощи (скорая помощь, иммунизация, тубдиспансер), а средства страховых фондов – по категориям населения (работающие, неработающие).
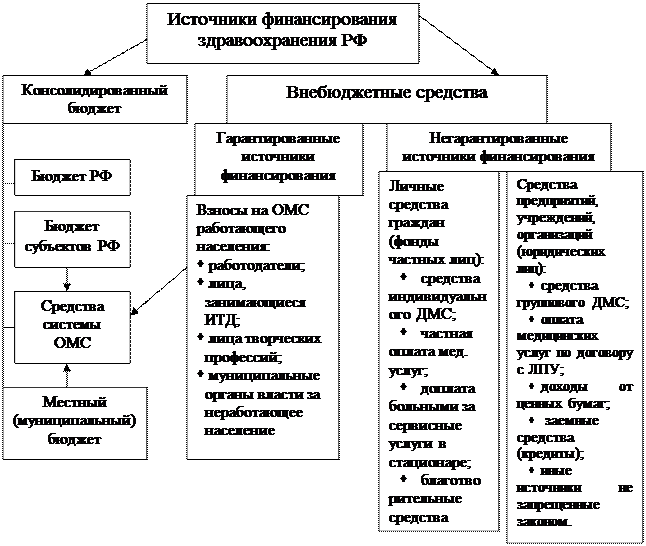
Рис. 12.9 Источники финансирования здравоохранения в РФ
Идея бюджетной модели финансирования здравоохранения «богатый платит за бедного, здоровый – за больного», заимствованная из Великобритании, в страховой модели обеспечивает равнодоступность и даже элементы профилактики (как, например, иммунизация). Государство играет здесь роль социального гаранта в удовлетворении потребности граждан в медицинской помощи для всего или большинства населения, независимо от уровня доходов. Но осуществляться это должно по рыночным правилам оплаты медицинских услуг их производителям. В этом пункте отечественная модель страхования в здравоохранении проявляет очевидное отставание от рыночных принципов. В чем конкретно на сегодня минусы перехода от административных методов управления финансами к экономическим и соответственно задачи реформирования системы ОМС?
В первую очередь это – нерегулярность, несвоевременность или полное отсутствие поступлений взносов тех или иных плательщиков. Но это внешний признак, который по времени проявления может быть объяснен кризисными причинами общеэкономического, не отраслевого характера. Более глубоким фактором выступает отсутствие экономического обоснования взносов на медицинское страхование. Эта проблема почти не обсуждается, но была справедливо отмечена в 2004 г. Е.Г. Ясиным: у нас «...никто никогда не рассчитывал тариф взносов на медицинское страхование. Был стабилизационный фонд 31,6 %. От него отняли 28 % и оставили 3,6 %, т.е. никакого экономического расчета нет», и в 2008 г. В.З. Кучеренко подтверждает: «Научное обоснование тарифов взносов по реализации рисковой формы обязательного медицинского страхования в зависимости от категории населения, профессиональных групп риска и других факторов, влияющих на вероятность наступления страховых случаев отсутствует»[3]. Между тем в международной практике есть статистически выверенная норма. ВОЗ рекомендует выделять на здравоохранение не менее 5 % ВВП. Правда, эта норма отчислений на здравоохранение в целом, а не отдельное звено в виде системы ОМС. В России на 2009 г. запланировано 3,8 % ВВП (вместе с тратами на физкультуру и спорт). Внутри страховой системы в нашей стране особенно тяжелые условия финансирования для неработающих граждан, составляющих около 60 % населения.И они же потребители 2/3 медицинской помощи. В местных органах власти – плательщика для данной категории населения – четко не определен размер взносов и порядок уплаты, ответственность за неуплату не рассматривается.
Тариф взноса не обеспечивает эффективность при страховании не потому что он мал, а потому что действует жестко, как налог, не предусматривает вероятностного характера риска страхования. И само страхование ориентировано не на восстановление здоровья, а только на оказание услуги.
Задача обоснованности финансирования медицинского страхования сопряжена как с разработкой тарифов взносов (для плательщиков), так и с разработкой нормативной медицинской помощи для производителей. Нормативы медицинской помощи опираются на показатели, характеризующие медицинскую услугу только с одной стороны – с точки зрения её создания и потому затратны по своей природе. Ориентации в показателях на результат медицинской услуги, т.е. на конечную цель оказания медицинской помощи, а именно - на здоровье, на пациента пока ещё не прослеживается.
Возможности такой ориентации, связанные с переходом от затратных показателей к рациональным, появляются при использовании медико-экономических стандартов. На необходимость использования медико-экономических стандартов в реформировании системы ОМС ссылаются Г.А. Антонова, М.В. Пирогов, Д.В. Рейхарт. Стандарты как категория разрабатывалась с конца 80-х гг. прошлого столетия в нашей стране по аналогии с клинико-статистическими группами, известными с конца 60-х гг. из США. Процесс стандартизации ещё не завершен, но можно именно в нем усматривать рыночные основы для финансирования страховой медицины, поскольку стандарты должны включать весь объем услуги по поддержанию здоровья, а значит: профилизацию, лечение и реабилитацию.
В Древнем Китае врачи императоров получали оплату пока пациент был здоров. Думается эта мудрость продиктована той истиной, что здоровья без профилактики быть не может, это две стороны одной медали. Поэтому при оплате услуг врача в современных общественных, а не индивидуальных условиях, необходимо учитывать комплекс мер, требующихся для поддержания здоровья. Предусмотреть такие меры для каждой группы однородных заболеваний, гарантирующих и медицинский, и экономический эффект, тем более что здоровье – явление многофакторное, не только от медицины зависящее - это не просто, но сама идея представляется продуктивной: «Процесс реформирования вообще признается опасным до завершения стандартизации в здравоохранении. Пока мы не придем к федеральным стандартам по лечению заболеваний, бессмысленно говорить о нормативах финансирования»[4]
Ещё один момент рыночного реформирования в финансировании медицинского страхования – учет потребностей в медицинской помощи. Система ОМС выступает в качестве Программы государственных гарантий оказания гражданам РФ бесплатной медицинской помощи, которая включает:
1. перечень видов медицинской помощи, оказываемых населению бесплатно (скорая, амбулаторная, стационарная);
2. базовую программу, включающую перечень заболеваний, лечение которых предусмотрено за счет средств обязательного медицинского страхования;
3. объем помощи (вызов, посещение, койко-дни).
Программа разрабатывается органами исполнительной власти на местах как территориальная на основе базовой ежегодно. Она должна, таким образом, опираться на потребности, и финансировать ее необходимо в соответствии с определенными гарантированными объемами помощи, а не оплачивать ресурсы для содержания медицинских учреждений.
На практике программа повсеместно обнаруживает расхождения в планировании объема медицинской помощи и в планировании финансов, необходимых для ее оказания.
Избыточность государственных гарантий высветила для управления финансами еще одну проблему в обеспечении сбалансированности финансирования: по уровням и звеньям оказания медицинской помощи. Децентрализация в управлении отраслью провоцирует автономию местных органов власти в решении вопросов охраны здоровья. Каждый муниципалитет строит свою систему. А со стороны потребителей медицинской услуги под угрозой оказался принцип этапности в оказании медицинской помощи. Систему здравоохранения не построить в одном отдельно взятом районе. У каждого уровня и типа ЛПУ есть свои функции. Это объясняет необходимость более высокого уровня централизации и в управлении, и в финансировании отрасли, что принципиально отличает здравоохранение от других отраслей непроизводственной сферы, которые находятся в местном управлении. С другой стороны, через ОМС проходит только 30-35 % всех ресурсов здравоохранения. Для централизации и какой-то единой стратегии управления финансами этого недостаточно. А несогласованное сочетание в страховании бюджетных и внебюджетных финансовых потоков лишает их субъектов, а именно, структуры ОМС, местные администрации и органы управления здравоохранением какой-либо возможности эффективно использовать ресурсы и работать на потребителя, на необходимую ему структуру медицинской помощи.
В итоге, мы полагаем, рыночное реформирование финансирования ОМС в России должно идти путём решения следующих проблем:
1. сбалансированности финансовых потоков по источникам и назначению;
2. обоснования тарифов взносов и нормативов медицинской помощи;
3. введения стандартов оказания медицинской помощи, описания законченного случая медицинской помощи.
Вместе с тем, с 2007 г. специалисты обсуждают еще один подход к финансовой модели деятельности ЛПУ. Его называют одноканальным финансированием. Суть перехода заключается в трансформации бюджетной части средств, выделяемых по смете, в средства ОМС, выделяемые на основе тарифов за выполненные объемы работ. Цель перехода состоит в том, чтобы бюджетные средства были ориентированы на результат, т.е. работали по рыночным принципам, как финансы отрасли, а не как затраты на содержание ЛПУ.
 2015-02-24
2015-02-24 5640
5640
